Беременность и здоровье женщины

Известно, что во время беременности в организме происходит достаточно много перемен, причем многие из них обусловлены гормональными изменениями.
Как влияет беременность на женскую красоту?
В арсенале любой женщины, рожавшей или планирующей иметь детей, найдутся рассказы о том, как беременность и роды влияют на материнское здоровье и красоту. Одни рассказывают, что во время беременности кожа становится гладкой и чистой, волосы — пышными и блестящими, грудь приобретает потрясающие формы, силы прибавляются, сопротивляемость разным инфекциям резко возрастает. Другие жалуются на повышенное выпадение волос, темные пятна на коже лица, растяжки на груди и животе, усталость, депрессию, обострение всех имеющихся болезней. Подобные «противоречия» явно требуют объяснения. Что же такое беременность? Тяжелая болезнь, отнимающая силы и здоровье, или расцвет женского естества? Попробуем разобраться.
Что происходит в организме во время беременности?
Известно, что во время беременности в организме происходит достаточно много перемен, причем многие из них обусловлены гормональными изменениями. Влияние их на внешность и здоровье женщины можно уподобить картине, состоящей из множества оттенков и полутонов. Степень выраженности «положительных» и «отрицательных» эффектов зависит и от наследственности, и от состояния здоровья женщины на момент зачатия, и от особенностей течения той или иной конкретной беременности.
Нередко после родов женщина отмечает у себя неприятное изменение внешнего вида бедер и нижнего отдела живота, которое принято называть «целлюлитом». Так вот, разовьется целлюлит у данной женщины или нет, зависит, прежде всего, от наследственных особенностей ее соединительной ткани и от того, был ли у нее во время беременности поздний токсикоз (он обусловливает задержку жидкости в тканях). Определенное значение имеют и особенности питания, и прибавка в весе во время беременности, и то, насколько грамотно женщина ухаживала за кожей.
Какие болезни опасны при беременности?
Беременность заставляет все органы и системы организма работать в режиме повышенного напряжения. В зависимости от «исходного» состояния того или иного органа, он может «лучше» или «хуже» справляться с этим напряжением. Именно поэтому для некоторых заболеваний беременность является «фактором риска».
Например, если у женщины нарушена функция почек (или имеется предрасположенность к такому нарушению — скажем, когда-то в детстве был диагностирован пиелонефрит, который потом в течение многих лет никак себя не проявлял), то высока вероятность того, что во время беременности эти нарушения усилятся и произойдет обострение болезни. Тоже касается заболеваний сердечно-сосудистой пороки сердца, артериальная гипертензия и т.п.) и эндокринной систем сахарный диабет, болезни щитовидной железы и пр.).
Неприятные последствия беременности
Во время беременности материнский организм отдает все ресурсы ребенку, изо всех сил стараясь обеспечить его успешное развитие. Тратятся, а порой и истощаются, резервы питательных веществ, запасы кальция, железа. По имеющимся научным данным, у женщин, рожавших три раза и более, менопауза, как правило, наступает раньше, да и климактерический период у таких женщин отличается более тяжелым течением. В зрелом возрасте у многих из них не в лучшую сторону изменяется фигура — например, образуется так называемый «отвисший живот»: это связано с перерастяжением оболочек мышц передней брюшной стенки. С другой стороны, доказано также, что женщина, выкормившая троих и более детей, в значительно меньшей степени подвергается риску развития рака груди.
Как подготовиться к беременности?
В идеальном случае, т.е. в случае планируемого зачатия, женщина уже до беременности должна следить за правильным питанием и образом жизни, принимать поливитаминно-минеральные комплексы. Кроме того, согласно рекомендации ВОЗ, между родами и последующей беременностью должно пройти не менее двух лет — именно столько времени требуется женщине на то, чтобы восстановить силы, пополнить ресурсы и вновь подготовить свой организм к вынашиванию и рождению здорового ребенка.
Сегодня можно считать вполне доказанным наукой тот факт, что состояние здоровья человека в значительной степени определяется его психологическим состоянием. Как правило, беременность и роды повышают самооценку женщины, дают ей уверенность в собственных силах, поэтому, несмотря на все гормональные дисбалансы, несмотря на высшее напряжение всех сил организма, беременность и роды нередко по-настоящему преображают женщину, ведь материнство — высшая форма женственности.
Краткий справочник для беременных: 1, 2 и 3 триместры, развитие плода, скрининги, осложнения

Беременность — прекрасный, долгожданный, но сложный и очень ответственный этап в жизни женщины. Чтобы пройти этот период успешно, будущая мама должна знать, какие изменения происходят в ее организме, как развивается плод, что можно и нельзя делать во время беременности.
Для удобства читательниц мы собрали в этой статье самую важную информацию о беременности и ссылки на полезные материалы нашего блога.
Планирование и подготовка к беременности
Для того, чтобы на свет появился здоровый малыш, беременность должна быть не только желанной, но и запланированной. Предгравидарная подготовка к беременности — это комплекс диагностических, профилактических и лечебных мер, позволяющий подготовить супружескую пару к предстоящему зачатию и беременности.
С чего стоит начать подготовку к беременности? С тщательного обследования обоих супругов, которое в себя включает:
- консультации специалистов. Самый важный специалист для женщин — гинеколог, а для мужчин — андролог;
- определение группы крови и резус-фактора у обоих супругов;
- биохимические, гормональные лабораторные исследования;
- анализы на ИППП (инфекции, передающиеся половым путем);
- посещение генетика.
Полноценное обследование стоит проходить за 3-4 месяца до запланированной беременности. Тщательная диагностика позволит выявить у родителей заболевания, которые могут повлиять на будущего ребенка. Например, у каждой второй женщины наблюдается недостаток фолиевой кислоты в организме. Прием витамина В9 в течение нескольких месяцев до беременности способен в несколько раз снизить вероятность развития врожденных пороков у плода.
Во время обследования родителей нередко обнаруживаются проблемы, которые могут помешать наступлению беременности. Распространенные причины — эндокринные нарушения, воспалительные процессы мочеполовой системы, спаечные процессы в малом тазу, аутоиммунные заболевания, генетическая несовместимость супругов. Чем раньше начнется лечение подобных проблем, тем выше вероятность успешного зачатия ребенка.
Не менее важна психологическая подготовка родителей к беременности. Например, некоторые женщины бояться наступления этого периода. Проблема кроется в неизвестности предстоящего, в страхе перед возможными осложнениями и болезненными родами. В такой ситуации женщине нужно обратиться к перинатальному психологу, который подскажет, как побороть страхи и быть готовой к беременности.

Первые признаки беременности
Беременность у женщины наступает после оплодотворения яйцеклетки сперматозоидом в ампулярном отделе маточной трубы. Как правило, это происходит в период овуляции, на 10–16 день менструального цикла.
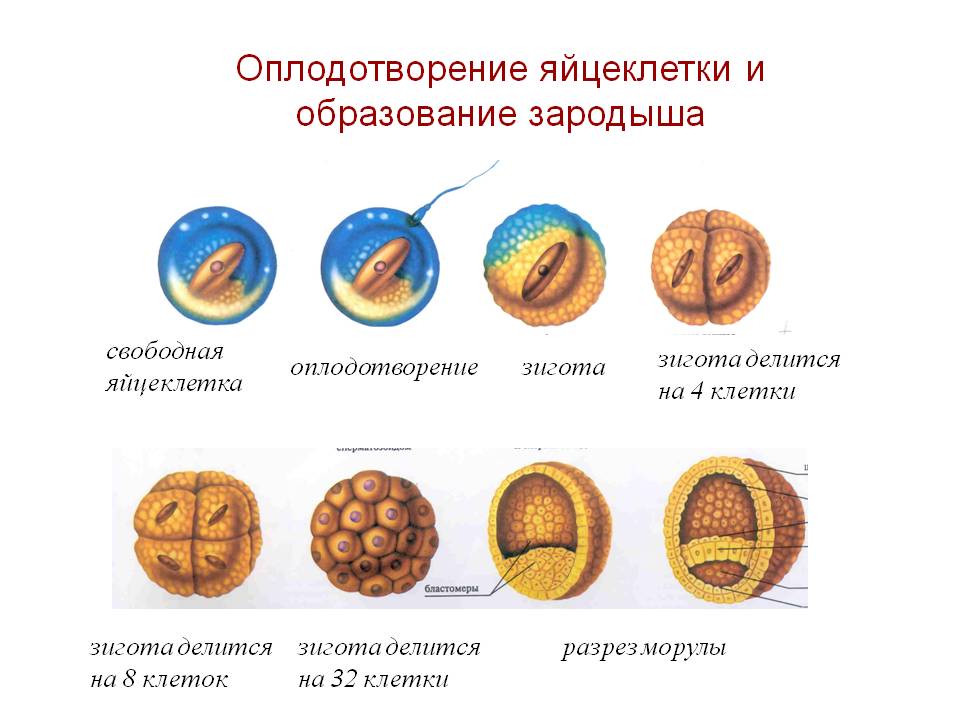
Основным признаком наступившей беременности является отсутствие менструального кровотечения. Однако еще до наступления задержки менструации у женщины могут появиться косвенные признаки, позволяющие заподозрить беременность:
- повышенные показатели базальной температуры (БТ) во второй половине менструального цикла. Этот признак могут заметить женщины, которые регулярно измеряют БТ и строят график ее изменения. Во время овуляции из-за гормонального всплеска происходит повышение БТ до 37–37,6 градусов. Если беременность не наступила, то после овуляции показатели температуры падают. При наступлении зачатия БТ будет держаться выше 37 градусов;
- скудные кровянистые выделения из влагалища, обусловленные внедрением эмбриона в слизистую оболочку тела матки;
- ощущение тяжести внизу живота;
- раздражительность, перепады настроения;
- общая слабость, сонливость;
- набухание молочных желез;
- пониженное артериальное давление;
- частое мочеиспускание.
Почему эти признаки беременности относятся к косвенным? Да потому что они не дают 100-процентного достоверного результата. Например, значения БТ могут искажать такие факторы, как стрессы, повышенная физическая активность, неверное измерение температуры. Другие косвенные признаки беременности схожи с симптомами предменструального синдрома (ПМС), поэтому также не являются достоверными.
Как можно точно определить наступившую беременность? Следует посетить акушера-гинеколога, а также пройти необходимую диагностику. Примерно через 10 дней после начала задержки наблюдается небольшое увеличение матки, что обязательно заметит гинеколог при проведении осмотра.
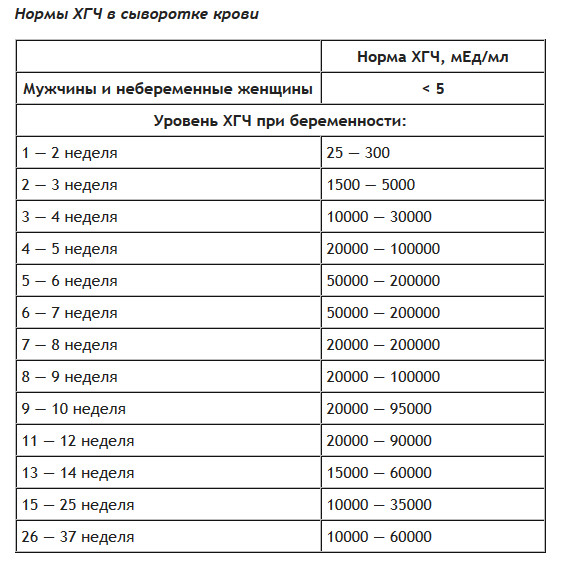
К лабораторным методам диагностики относится определение уровня ХГЧ в моче и сыворотке крови. Гормон ХГЧ вырабатывается хорионом (эмбриональными структурами). В крови беременной гормон можно обнаружить примерно через 10 дней после зачатия, в моче — на 4-5 дней позже. Лабораторные исследования на уровень ХГЧ — важные элементы скрининга при беременности, которые позволяют не только подтвердить факт зачатия, но и выявить некоторые патологии.
Альтернативой анализу мочи на ХГЧ может служить тест на беременность, проведенный в домашних условиях. Однако при этом есть вероятность ложноотрицательных результатов. Например, недостоверные результаты могут быть получены, если перед проведением теста было выпито много жидкости или у женщины есть почечные патологии. В любом случае, после отрицательного результата процедуру нужно повторить через несколько дней.
При помощи ультразвукового исследования, проведенного на аппарате с высоким разрешением, беременность можно определить через 21 день после зачатия, что соответствует 5 неделям акушерского срока. Но для получения максимально точного результата специалисты рекомендуют проводить первое плановое УЗИ на сроке 11,0-13,6 недель беременности. На более раннем сроке результаты могут быть ошибочны. Например, если у женщины есть полипы эндометрия матки, то их ошибочно можно принять за эмбриона.
Многих женщин интересует вопрос: можно ли при помощи теста в домашних условиях определить внематочную беременность? Косвенный признак патологии — результат теста, при котором вторая полоска выглядит нечеткой и размытой. Однако точно определить наличие или отсутствие внематочной беременности можно только при помощи специальных методов исследования.
Как определяется срок беременности?
Каждой беременной важно понимать, что существуют акушерский и эмбриональный сроки беременности. В чем разница между этими двумя понятиями?
Началом эмбрионального (истинного) срока считается приблизительная дата зачатия ребенка. Начало акушерского срока — первый день последней менструации. Именно акушерский срок беременности используется для определения даты предстоящих родов и декретного отпуска.
Возникает вопрос: почему гинекологи учитывают акушерский срок, а не эмбриональный? Все дело в том, что длительность и регулярность менструального цикла у женщин разная. Чтобы не разбираться в каждом отдельном случае и не высчитывать дату овуляции, была придумана универсальная система, которая используется во всем мире и доказала свою эффективность на практике.
Ультразвуковое исследование также является высокоточным методом определения срока беременности. При установлении срока врач ориентируется на диаметр плодного яйца, копчико-теменной размер и другие параметры.
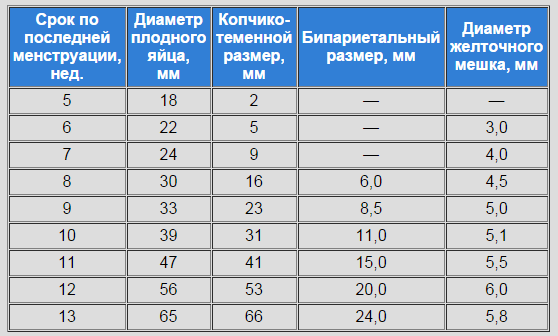
Кроме этого, УЗИ на начальных сроках гестации позволяет:
- диагностировать внематочную беременность;
- определить количество плодных яиц;
- оценить размер и жизнедеятельность плода;
- исследовать эмбриональные структуры.
Скрининги при беременности
Скрининг при беременности — комплекс диагностических мероприятий, направленный на выявление у женщин нарушений, способных повлиять на вынашивание и развитие плода, а также на предстоящие роды. Выделяют пять видов скрининга:
- биохимический — исследование крови на биохимические маркеры: свободный b-ХГЧ и PAPP-A;
- ультразвуковой. УЗИ-скрининг при беременности проводится для выявления аномалий развития плода, патологий половых путей женщины, оценки состояние плаценты, количества околоплодных вод;
- иммунологический. Направлен на выявление у женщины возможных инфекций, которые могут быть опасными для будущего ребенка. К таким инфекциям относятся краснуха, токсоплазмоз, цитомегаловирус и другие;
- молекулярный — программа скрининга наследственных патологий, которые встречаются не чаще, чем у 1 % новорожденных;
- кариотипирование — определение вероятности развития хромосомных аномалий у плода в зависимости от возраста беременной и семейного анамнеза. Такой скрининг проводится только при наличии определенных показаний.
Комплексное обследование во время беременности женщина проходит три раза:
- Первый скрининг назначается на 10-13 неделе.
- Второй скрининг проводится на 18-20 неделе.
- Третий скрининг выполняется на 30-34 неделе.
Инфекции при беременности: грипп, коронавирус
Вирус гриппа — острая вирусная инфекция, которая попадает в организм человека через дыхательные пути, слизистые оболочки глаз. Значительно реже заражение вирусом происходит через предметы гигиены и посуду. Беременные имеют повышенную вероятность заражения инфекцией, ведь в период вынашивания ребенка у них наблюдается снижение защитных сил организма.
Чем опасен грипп для беременных? Очень многое зависит от срока гестации.
- В первом триместре грипп представляет наибольшую опасность для плода. В этот период происходит закладка всех внутренних органов эмбриона. Инфекция может отрицательно сказаться на их формировании, вызвать замирание беременности.
- Во втором и третьем триместрах вероятность развития осложнений у плода снижается, ведь в это период он защищен плацентой. Однако и на этих сроках угроза для будущего малыша существует: грипп может привести к повреждению плаценты, внутриутробному инфицированию плода, замедлению его роста и развития, преждевременному прерыванию беременности.
Коронавирусы — семейство РНК-содержащих вирусов, которые передаются от человека к человеку воздушно-капельным, воздушно-пылевым и контактным путем. COVID‑19 — новый вид коронавирусов, который отличается высокой степенью заразности и тяжелыми последствиями. Заболевание может приводить к пневмонии, дыхательной недостаточности, нарушению работы сердечно-сосудистой системы, интоксикации организма.
Имеют ли женщины во время беременности повышенный риск заражения коронавирусом? К каким последствиям может привести коронавирус при беременности? На данный момент нет точного ответа на эти вопросы: COVID‑19 еще мало изучен. Однако в связи с физиологическими особенностями беременных логично предположить, что женщины во время гестации имеют высокую восприимчивость к коронавирусу, и инфекция у них протекает тяжелее, чем у других пациентов.
Самым эффективным способом борьбы с гриппом и коронавирусом при беременности является профилактика. К основным профилактическим мерам относятся:
- Самоизоляция в период пандемий. Во время вспышек вирусных заболеваний важно избегать посещения общественных мест.
- Использование медицинских масок и одноразовых перчаток при нахождении в многолюдных местах.
- Тщательная гигиена рук, применение антисептиков.
Изменения в женском организме и развитие плода по триместрам
Женский организм в период гестации подвергается серьезной перестройке. Каждый триместр приносит новые физиологические изменения и повышает риск развития определенных патологий.
Первый триместр
Первый триместр гестации — самый сложный период беременности. Когда зарождается новая жизнь, то совершенно по-другому начинают функционировать все органы и системы. Так какие происходят изменения в организме женщины?
- В яичнике образуется желтое тело, которое вырабатывает в большом количестве прогестерон. Этот гормон создает максимально благоприятные условия для имплантации оплодотворенной яйцеклетки в эндометрий полости матки.
- Хорион эмбриона начинает вырабатывать гормон ХГЧ, который поддерживает функциональность желтого тела.
- Гипофиз увеличивает выработку пролактина. Благодаря этому жировые клетки молочных желез замещаются на секреторные — так организм подготавливается к грудному вскармливанию. Кроме этого, гормон регулирует работу надпочечников женщины и влияет на развитие дыхательной системы эмбриона.
- Снижается иммунитет, что увеличивает риск развития воспалительных процессов и обострения хронических болезней, которые наблюдались у женщины до беременности.
- Повышается возбудимость ЦНС. В связи с этим у женщины возникают сонливость, раздражительность, утомляемость.
- Начиная с 5 недели гестации, у большинства беременных возникает токсикоз, который сопровождается тошнотой, изменением пищевого поведения.
Кроме этого, у беременных может наблюдаться снижение остроты зрения, появляться чувство жжения и сухости в глазах. При подобных симптомах нужно обязательно обратиться к врачу-офтальмологу.

Первый триместр гестации — важный этап в развитии эмбриона, когда формируются все органы и системы будущего малыша. Происходит закладка головного и спинного мозга, пищеварительной системы, органов дыхания, сердца, сосудов, эндокринных желез. Формируются скелет, мышечная ткань, половые органы. К концу первого триместра становится возможным установить пол будущего ребенка. Состояние беременной налаживается: исчезают токсикоз и раздражительность.
Более подробно об изменениях в женском организме и развитии эмбриона в 1 триместре читайте в нашей статье.
Второй триместр
Как правило, второй триместр гестации протекает гораздо стабильнее, чем первый. Такие неприятные симптомы, как тошнота, повышенная утомляемость, уже позади. Беременная начинает себя чувствовать более комфортно. Однако будущий малыш продолжает развиваться и расти, что не может не сказаться на физическом состоянии женщины.

Именно во втором триместре у женщин часто наблюдается нехватка кальция, который расходуется на нужды ребенка. Дефицит этого вещества может отразиться на состоянии зубов. Любые стоматологические проблемы во время беременности важно решать незамедлительно. Все системы организма взаимосвязаны, и даже кариес может вызвать серьезные воспалительные процессы. Про особенности лечения зубов в период гестации читайте в нашей статье.
В середине беременности у женщин повышена вероятность воспалительных заболеваний мочеполовой системы. Это связано с увеличением размеров плода и матки, специфическими изменениями в состоянии слизистой оболочки половых путей и, конечно, со снижением защитных сил организма. Могут возникать патологии, которые ранее женщине были не свойственны: пиелонефрит, цистит, бактериальный вагиноз.
Кроме этого, во втором триместре увеличивается нагрузка на кости, мышцы и связки. Чтобы избежать развития патологий опорно-двигательного аппарата, женщине важно посетить остеопата. Чем может помочь специалист при беременности — подробная информация в нашем материале.
К физиологическим изменениям в женском организме во втором триместре относятся:
- белые выделения из влагалища, которые возникают из-за повышенной секреции эстрогена;
- ложные схватки, обусловленные «тренировочными» сокращениями матки. Больше свойственны 3 триместру, наличие их во втором триместре может говорить об угрозе прерывания беременности;
- увеличение живота и молочных желез;
- повышенная чувствительность сосков.
Как развивается плод во время второго триместра? Он быстро растет и набирает вес. Совершенствуются опорно-двигательный аппарат, иммунная, дыхательная, половая, мочевыделительная системы.
Полную информация о развитии плода во втором триместре вы найдете в нашей статье.
Третий триместр
Последний триместр гестации сопровождается быстрым набором веса беременной, что, в первую очередь, обусловлено интенсивным ростом плода. В этот период очень важно тщательно следить за массой тела и не допускать развития ожирения. На фоне избыточного веса может возникнуть гестационный диабет — серьезное заболевание, которое часто становится причиной патологий плода и тяжелых родов.
В третьем триместре, как и во втором, повышен риск развития воспалительных процессов мочеполовой сферы. Если при беременности возникают патологии почек, то у женщины возникают боли внизу живота, симптомы интоксикации организма (тошнота, рвота, диарея), болезненное мочеиспускание.
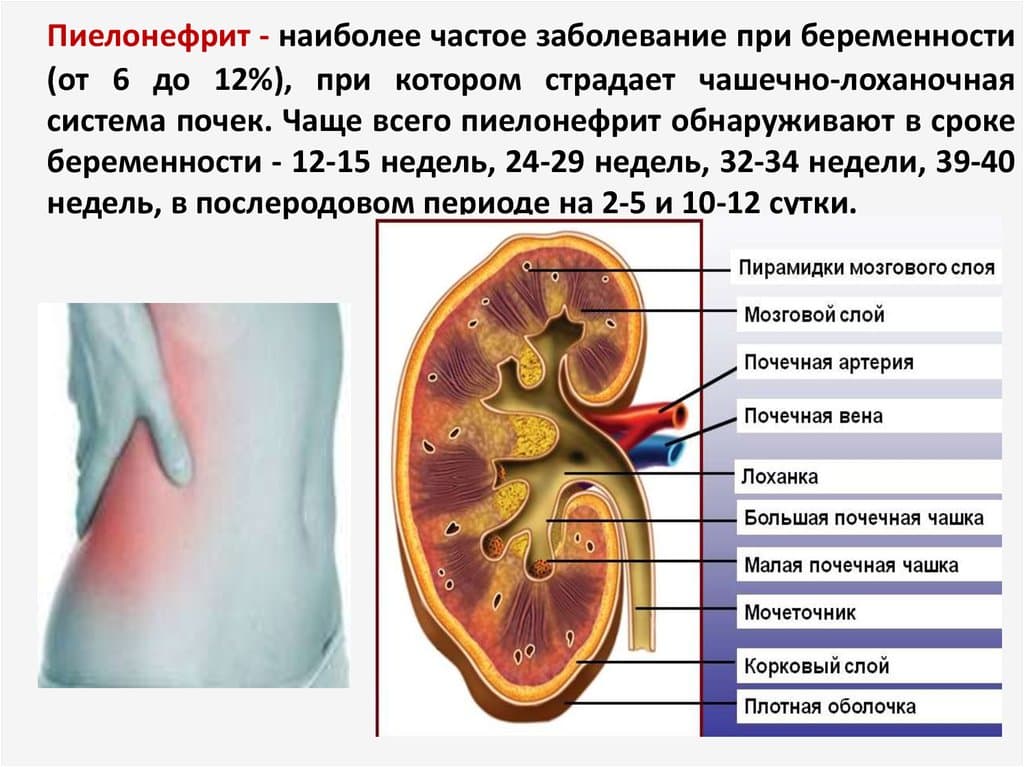
Воспалительные процессы половой сферы могут сопровождаться патологическими выделениями из влагалища, зудом в области половых органов, болями внизу живота. Появление любого из перечисленных симптомов должно стать поводом для обращения к специалисту.
В конце беременности высока вероятность развития гестоза, которому свойственна триада признаков:
- высокое артериальное давление;
- отеки;
- появление белка в моче.
Лечением заболевания и контролем эффективности терапии занимается акушер-гинеколог. При первой степени гестоза допускается амбулаторное лечение. При осложненных формах болезни беременная направляется в стационар.
Что происходит с будущим малышом во время третьего триместра? Очень быстро увеличиваются вес и рост. Плод начинает лучше видеть и слышать, может реагировать на свет и звуки, фокусировать взгляд, улыбаться и активно двигаться.
Более подробно о том, как происходит внутриутробное развитии плода по неделям, читайте в нашем материале.
Изменения в ОАК при беременности
Общий анализ крови (ОАК) при беременности — простой и информативный тест, который предоставляет врачу ценную информацию о работе женского организма и некоторые сведения о состоянии будущего малыша. Беременность является специфическим состоянием, при котором меняется работа системы кровообращения.
Какие изменения в ОАК наблюдаются при беременности?
- На поздних сроках гестации может снижаться значение гематокрита, который показывает объем красных кровяных клеток. Причиной падения показателя является увеличение общего объема плазмы.
- В период беременности у 40 % женщин наблюдается эритроцитопения — низкий уровень эритроцитов в единице объема крови. Основной фактор такого явления — повышение объема циркулирующей крови. Это вполне нормальный процесс, однако существенное снижение показателей считается патологическим признаком.
- У беременных часто повышен уровень лейкоцитов, что обусловлено активной работой иммунной системы. Иммунитет женщины в период гестации выполняет двойную работу: защищает от инфекций беременную и плод. Значительное повышение количества лейкоцитов может указывать на острые воспалительные процессы или обострение хронических заболеваний.
- Во втором и третьем триместрах может наблюдаться скачкообразное повышение СОЭ. Но рост показателей должен укладываться в пределы норм, установленных для беременных. Более высокие значения наблюдаются при инфекционных заболеваниях, патологиях кишечника, диабете.
Если при беременности в ОАК обнаружены отклонения от нормы, то женщине назначается биохимический анализ крови, который считается более информативным.
Нормы показателей крови при беременности в первом, втором и третьем триместрах представлены в таблице.
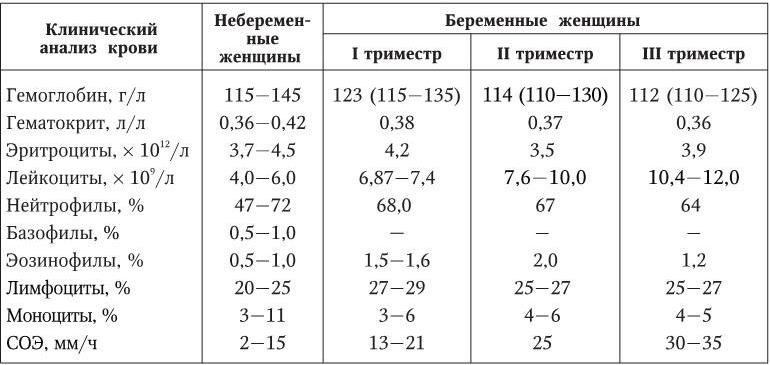
Более подробно об изменения в анализе крови при беременности читайте в нашем материале.
Акушерские и не акушерские боли при беременности
Боли при беременности — распространенное явление, которое может сопровождать женщину на протяжении всего периода гестации. И чаще всего при беременности у женщин болит живот. Именно с этой проблемой многие пациентки приходят на прием к акушеру-гинекологу, опасаясь за здоровье будущего малыша.
Почему болит живот при беременности? Боли, возникающие в период гестации, принято разделять на акушерские и не акушерские. Первые связаны с работой репродуктивной системы, вторые возникают из-за экстрагенитальных нарушений и патологий.
В свою очередь, акушерские боли можно разделить на физиологические и патологические. На ранних сроках беременности физиологические боли появляются из-за растяжения маточных мышц, размягчения тканей для поддержания матки. На поздних сроках гестации они обусловлены давлением матки и плода на органы малого таза и другими факторами.
Акушерские патологические боли часто имеют выраженный характер и могут указывать на следующие проблемы:
- . Нестерпимые боли наблюдаются при разрыве маточной трубы. Дополнительные симптомы — коричневые выделения из влагалища, позывы к дефекации;
- замершую беременность. Осложнение может возникнуть в любом триместре беременности. Сопутствующие признаки — кровянистые выделения из влагалища, снижение базальной температуры ниже 37 градусов;
- преждевременную отслойку плаценты. Патология характерна для поздних сроков гестации. Если зона отслойки плаценты большая, начинаются резкие боли внизу живота и обильное кровотечение.
Что нельзя делать при беременности?
От поведения женщины во время беременности напрямую зависит здоровье ребенка. И, конечно, беременным приходится нелегко, ведь нужно соблюдать много правил и рекомендаций.
Что категорически нельзя делать беременным?
- Курить и употреблять алкоголь. Такие вредные привычки всегда негативно отражаются на развитии плода.
- Неполноценно питаться. Развивающийся эмбрион должен получать в достаточном количестве витамины, минеральные вещества и другие элементы. Чтобы избежать нехватки витаминов, включайте в меню свежие овощи и фрукты. Обогащение рациона кисломолочными продуктами, бобовыми — отличная профилактика недостатка кальция.
- Игнорировать медицинское обследование. Ранняя диагностика заболеваний позволяет своевременно начать лечение и избежать развития осложнений.
- Вести пассивный образ жизни, который приводит к набору лишнего веса и угнетает иммунитет. Легкая утренняя зарядка, регулярные прогулки на свежем воздухе, посещение бассейна — все это положительно влияет на физическое и психологическое состояние женщины, а также на развитие будущего малыша.
- Нервничать и впадать в панику. Важно избегать стрессов и сохранять позитивный настрой. Негативные эмоции и переживания отрицательно скажутся не только на вашем здоровье, но и на развитии ребенка. Как правило, у слишком эмоциональных мам рождаются беспокойные дети, которые плохо спят и отказываются от груди.
Кроме этого, на поздних сроках гестации беременным нельзя спать на спине. Это может привести к сдавливанию полой вены, которая проходит вдоль позвоночного столба, и гипоксии плода.
Можно ли при беременности соблюдать диету? Что нельзя есть при беременности? Читайте об этом в нашем материале.
Роды: подготовка и первые признаки
От грамотной подготовки к родам во многом зависит процесс рождения ребенка и послеродовый период. Подготовку к родам нужно вести сразу в нескольких направлениях: важно подготовиться психологически и физически.
Оптимальное решение для полноценной подготовки к родам — специальные курсы для беременных, на которых с женщинами работают врачи, психологи, инструкторы по фитнесу. Такие курсы могут посещать как будущие мамы, так и папы.
Где лучше рожать?
До наступления родов важно определиться, где вы будете рожать: дома или в роддоме. Домашние роды в присутствии опытной акушерки в последнее время становятся все популярнее: они обеспечивают женщине психологический комфорт. Однако такие роды, по сравнению с традиционными, имеют и недостатки: высокий риск осложнения и широкий перечень противопоказаний.
Домашние роды запрещены при следующих патологиях и состояниях:
- многоплодная беременность;
- декомпенсированный сахарный диабет;
- тяжелые заболевания почек;
- артериальная гипертензия;
- патологии шейки матки;
- неправильное положение плода;
- пороки развития плода.
Предвестники и признаки родов
В конце третьего триместра большинство беременных начинает прислушиваться к своему организму в ожидании предвестников родов. Какие признаки указывают на то, что скоро вы увидите долгожданного малыша?
- Опущение живота.
- Отхождение слизистой пробки.
- Частое мочеиспускание.
- Боли в пояснице.
Сами роды начинаются со схваток — непроизвольных сокращений мышечного слоя матки, которые позволяют появиться ребенку на свет. Часто бывает раннее излитие околоплодных вод , без предшествующих схваткообразных сокращений. Это является поводом собираться в роддом, где помогут маме и малышу безопасно появится на свет.
Заключение
Итак, мы коротко и по порядку рассмотрели самые важные аспекты беременности. Эта информация вам поможет грамотно пройти период беременности и успешно подготовиться к предстоящим родам.
Осложнения во время беременности: как снизить риски наполовину

Гормональные и физиологические изменения во время беременности уникальны! Беременные женщины испытывают резкое увеличение эстрогена, прогестерона и других гормонов. Это влияет на настроение, внешний вид, физические возможности и способствует развитию плода. При этом беременную женщину подстерегают тяжелые осложнения.

Эстроген и прогестерон — главные гормоны беременности и причина растяжений
Эстроген . В этот период эстрогена в организме накапливается больше, чем на протяжении всей жизни. Благодаря ему в матке и плаценте улучшается васкуляризация (образование кровеносных сосудов), усиливается движение питательных веществ, поддерживающих плод.
Уровень эстрогена во время беременности неуклонно растет и достигает пика в третьем триместре. Высокая концентрация гормона в первом триместре вызвает тошноту, а во втором триместре влияет на развитие молочных протоков, благодаря чему увеличивается грудь.
Прогестерон . Уровень прогестерона во время беременности также чрезвычайно высок. С его влиянием связаны слабость связок и суставов, увеличение мочеточников, растяжение матки, которая за беременность с размера маленькой груши увеличивается до объемов воздушного шарика.
С одной стороны эти гормоны необходимы для успешного вынашивания и родов, с другой — именно они становятся виновниками травм при физических нагрузках. Беременные женщины подвергаются риску растяжения и деформаций голеностопного и коленного суставов из-за ослабления связок.
Изменения осанки влияют на либидо
Осанка беременной женщины изменяется. Ее грудь увеличивается, а живот становится выпуклым, увеличивая кривизну спины. Центр тяжести смещается вперед. Считается, что именно это становится причиной усиления или ослабления либидо.
Увеличение веса, отеки
Увеличение веса у беременных женщин увеличивает нагрузку на организм при любой физической активности. Дополнительный вес и гравитация (притяжение) замедляют циркуляцию крови и других жидкостей в организме, особенно в нижних конечностях. В результате у беременных женщин жидкость накапливается, вызывая отеки ног, ног, рук и лица.
Обычно отеки появляются во втором триместре, продолжаясь весь третий триместр. Лишняя жидкость составляет до 25% веса беременной. Состояние можно облегчить избегая длительных периодов стояния, отказом от кофеина и соли, увеличивая потребление калия. Врачи предпочитают бороться с этим состоянием, назначая специальные препараты, разрешенные для беременных. Лекарства подбираются на приеме у гинеколога индивидуально, с учетом других осложнений.
Увеличение веса основная причина того, что организм не может переносить многие физические упражнения. К дискомфорту приводят увеличенный размер матки и нестабильность таза, вызванная слабостью связок.
Физиологические изменения
Из-за гормональных изменений, физиологические изменения происходят во всем теле, подготавливая женщину к беременности, родам и грудному вскармливанию. Радикально меняются зрение, вкус и запах.
Изменения волос и ногтей
Многие женщины замечают во время беременности чрезмерное выпадение или, напротив, рост волос и изменение их структуры — чаще утолщение. Могут появляться волосы на лице, руках, ногах и спине. Эти изменения пропадут сразу после рождения ребенка или через несколько месяцев, когда восстановится гормональный фон.
Что касается ногтей, они быстрее растут и становятся хрупкими. Сохранить ногти поможет диета с высоким содержанием кальция и витамина Д.
Изменения груди
Грудь беременных женщин претерпевает ряд значительных изменений, готовясь к воспроизводству молока. Гормоны беременности усиливая пигментацию кожи вокруг соска. По мере роста груди повышается ее чувствительность, вены темнеют, а соски увеличиваются. Из-за быстрого роста появляются растяжки.
Во время второго триместра появляются первые капельки молозива — густой, тягучей жидкости. В этот период расширяются молочные протоки, готовясь к производству и молока. У некоторых женщин в груди прощупываются плотные участки, вызванные нарушением проходимости сосудов, — это патология. В этом случае необходимо срочно сделать УЗИ молочных желез и проконсультироваться у гинеколога.
Изменения шейки матки
Вход в матку, называемый шейкой, также подвергается физическим изменениям во время беременности и родов. Ткань шейки матки утолщается, твердеет и становится железистой. В канале формируется толстая слизистая оболочка, защищающая вход. За несколько недель до родов шейка матки слегка смягчается и расширяется под давлением растущего плода. Перед родами шейка значительно расширяется, позволяя ребенку проходить через родовой канал.
Не у всех женщин этот процесс проходит гладко. При патологии — шеечной недостаточности, шейка матки слабая и не может выдерживать плод. Это состояние приводит к выкидышу . Предотвратить проблемы можно, поставив у гинеколога специальное устройство — пессарий , или пройдя операцию по ушиванию шейки.
Проблемы со зрением
У некоторых беременных нарушается зрение. Чаще всего проявляется близорукость. Биологические механизмы этих нарушений не выявлены, но известно, что в 90% все налаживается после родов. Общие изменения зрения во время беременности включают размытость видения и дискомфорт при ношении контактных линз. У некоторых женщин повышается внутриглазное давление.
В группе серьезных рисков женщины, страдающие преэклампсией (тяжелая степень гестоза — белок в моче, повышенное давление и др.) или диабетом — у них возможна отслойка сетчатки и даже потеря зрения. Такие осложнения во время беременности трудноизлечимы.
Изменения вкуса и запаха
Большинство женщин во время беременности предпочитают соленые, кислые и сладкие продукты. Часто повышается чувствительность к различным запахам.
Нарушения вкуса (dysgeusia) чаще всего наблюдается в первом триместре. После родов возможно, напротив, недолгое притупление вкуса. Некоторые женщины также испытывают металлический вкус во рту во время беременности, усугубляющее тошноту, что указывает на дисбаланс питательных веществ. В этом случае нужно обязательно сдать анализы крови на биохимию и содержание микроэлементов.
Изменения внешности
Практически все женщины испытывают изменения в физическом облике. Некоторые проблемы, например, растяжки, остаются навсегда.
Гиперпигментация кожи . У подавляющего большинства беременных женщин наблюдается гиперпигментация — потемнение кожи на разных участках тела: ареолах, брюшной линии альба (белая линия), гениталиях и т.д. Гиперпигментация может возникать при любом тоне кожи, но чаще встречается у смуглых женщин.
До 70% беременных женщин замечают ухудшение цвета кожи на лице — так называемая «маска» беременности или меланодермия. Состояние ухудшается под воздействием солнца, поэтому летом необходимо использовать солнцезащитный крем UVA / UVB. В большинстве случаев проблема уходит после родов.
Растяжки . Это самое частое изменение кожи при беременности. Растяжки (striae gravidarum) результат физического растяжения и следствия гормональных изменений, влияющих на эластичность кожи. До 90% беременных получают растяжки в третьем триместре беременности. Особенно часто патология заметна на грудях, брюшной стенки и боковой поверхности бедер.
Розовато-фиолетовые полосы не могут исчезнуть полностью, но со временем, после родов, они уменьшаются в размерах, сливаясь с цветом окружающей кожи.
Изменение цвета веснушек и родинок. Гиперпигментация, вызванная гормональными изменениями во время беременности, может привести к изменению цвета родинок и веснушек. Потемнение родинок, веснушек и родимых пятен может быть доброкачественным, но дерматологи рекомендуют обследоваться на онкологию и удалить сомнительные новообразования малотравматичным радиоволновым способом .
Сыпь . До 10% женщин при беременности отмечают у себя сыпь. Она может иметь разные формы:
- — PUPPP — зудящие папулы и бляшки;
- фолликулит — гнойничковая пиодермия, поражающая волосяные фолликулы,
- пустулы и красные шишки на животе, ногах, руках или спине.
Несмотря на то, что большинство видов сыпи быстро уходит после родов, некоторые осложнения во время беременности на коже, могут быть вызваны серьезными внутренними проблемами — внутрипеченочным холестазом и пемфигоидной гестацией — иммунным нарушением. Эти состояния могут вызвать преждевременные роды или повлиять на ребенка. Поэтому при появлении сыпи любого типа нужно немедленно показаться дерматологу .
Изменения в системе кровообращения
Одышка при подъеме по лестнице, головокружение после резкой смены положения, скачки артериального давления— распространенные проблемы во время беременности. Из-за быстрого расширения кровеносных сосудов и повышенной нагрузки на сердце и легкие, беременные женщины должны проявлять осторожность при физических нагрузках.
Сердечный удар и объем крови во время беременности
Во втором триместре беременности сердце будущей матери, даже в состоянии покоя, работает с увеличением нагрузки на 40%. Органу приходится перекачивать при каждом сокращении гораздо больше крови, поэтому при беременности частота сердечных сокращений увеличивается на 15%.
Объем крови нарастает постепенно, начиная с 6 недель и заканчивая 32-34 неделями. В это время количество плазмы возрастает на 40-50%, а масса эритроцитов увеличивается на 20-30%, что создает потребность в увеличении потребления железа и фолиевой кислоты. Препараты, содержащие эти элементы, выписывает гинеколог. Предварительно нужно сдать анализы на иммуноглобулин, гемоглобин .
Кровяное давление
Гормоны беременности влияют на тонус (натяжение, упругость) кровеносных сосудов. Снижение тонуса приводит к головокружению и даже к кратковременной потере сознания (обморок). Это связано с тем, что при пониженном давлении в мозг и центральную нервную систему поступает недостаточно крови.
Заниматься активными упражнениями в этом случае не безопасно. Это приведет к снижению притока крови к матке из-за повышенного притока крови к мышцам. Такие осложнения во время беременности не оказывают значительного воздействия на ребенка, но рисковать не стоит. Умеренная же гимнастика, напротив, полезна. Благодаря специальным занятиям улучшается кровоснабжение плаценты в состоянии покоя.
Головокружение может наблюдаться в период от 24-х недель и при длительном лежании на спине. Такие проблемы вызывает многоплодная беременность или повышенное содержание околоплодной жидкости. Определяют причину на УЗИ, выявляющем индекс амниотической жидкости .
Органы, при лежании на спине, сжимают большой кровеносный сосуд — полую вену, ведущую кровь от нижней части тела к сердцу. Это приводит к резкому снижению артериального давления. Именно поэтому после первого триместра не рекомендуется делать упражнения лежа на спине. Снять головокружение можно, повернувшись на левый бок.
Женщины, испытывающие любое из этих состояний, должны проконсультироваться с гинекологом.
Респираторные и метаболические изменения
Из-за повышенного кровоснабжения и значительного расширения кровеносных сосудов, у беременных женщин увеличивается потребность в кислороде, переносимом с кровью, и ускоряется метаболизм (обмен веществ).
Дыхание и уровень кислорода в крови
У беременных количество воздуха, поступающего в легкие, увеличивается на 50%. Это достигается более глубоким вдохом и увеличением скорости дыхания. Но по мере роста плода, из-за давления матки на диафрагму, вдох может быть ограничен, что вызывает одышку или ощущение недостатка воздуха. Физические нагрузки усиливают эти симптомы.
Исследования показывают, что беременные имеют более высокий уровень кислорода в крови. Даже в состоянии покоя его потребление повышено на 20%.
Скорость метаболизма
Во время беременности базальная скорость метаболизма (RMR) и количество энергии, которую организм расходует во время отдыха, значительно увеличивается. Этот параметр помогает оценить объем потребления энергии, необходимый для поддержания или увеличения веса. Изменения в показателях метаболизма объясняют необходимость увеличения потребления калорий во время беременности — тело беременной женщины медленно увеличивает энергетические потребности, чтобы пподпитывать развитие и рост плода.
Метаболические показатели значительно увеличиваются на 15-й неделе беременности, достигая пика в третьем триместре. Повышенный уровень метаболизма опасен для беременных женщин с высоким риском развития гипогликемии (низкого уровня сахара в крови).
Хотя скорость метаболизма снижается к сроку родов , показатель все-таки остается повышенным несколько недель после родов у тех, кто не кормит малыша и в течение всего периода грудного вскармливания у кормящих мам.
Изменения температуры тела
Повышение базальной температуры тела — один из первых симптомов беременности. Именно повышенная температура объясняет постоянную жажду у беременных. При недостаточном потреблении воды возникает гипертермия (перегрев) и обезвоживание.
При значительных физических нагрузках может возникнуть тепловой стресс. Увеличение температуры сердца у матери (гипертермия) наносит вред развитию ребенка. При обезвоживании уменьшается количество крови, поступающей к плоду, что приводит к ранним родам. При умеренных нагрузках организм беременных легко справляется с перегревом — уменьшить температуру помогают повышенный приток крови к коже и расширенные поры. Помочь себе можно, выбирая хлопковую и льняную легкую одежду и находясь в прохладных, хорошо проветриваемых помещениях.
Дегидратация
При нагрузках и находясь в жаре, женщины потеют. Из-за потери жидкости при потоотделении уменьшается приток крови к матке, мышцам и внутренним органам. Поскольку плод нуждается в постоянной поставке кислорода и питательных веществ, переносимых через кровь, недостаток жидкости может привести к трагическому исходу — слабому развитию ребенка, ранним родам и даже к замершей беременности .
Особенно опасны перегрузки для женщин с гипертонией, спровоцированной беременностью. При гипертонии ограничивается объем крови, поступающей к матке.
Как избежать осложнения во время беременности
Гинекологи рекомендуют несколько правил, соблюдение которых снижает риски осложнений при беременности более, чем в половину.
- Избегайте упражнений на открытом воздухе во время жары и при повышенной влажности.
- Любые физические нагрузки возможны только в помещениях с хорошей циркуляцией воздуха и комфортной температурой.
- Лучший способ занятий — плавание. В воде тепло тела легко рассеивается.
- Пейте достаточно жидкости. Всегда носите бутылку с водой или разбавленными фруктовыми соками.
- Носите легкую одежду, которая дышит.
- Избегайте бани, сауны и горячих ванн.
- Ограничьте гидромассажные процедуры до нескольких минут.
- Отложите зарядку, если вы больны или разгорячены.
Главное правило беременности без проблем — регулярное посещение гинеколога и своевременное проведение скрининговых УЗИ .
Где пройти обследование при беременности в Санкт-Петербурге, цены
Получить консультацию опытного гинеколога при беременности, пройти все виды УЗИ, в том числе 3-Д и 4-Д, сдать любые анализы, вы можете в СПБ в специализированной клинике Диана. Стоимость обследования доступна любой семье. Например, комплексное УЗИ малого таза обойдется всего в 1000 руб., прием гинеколога — 1000 руб., консультация любого врача по результатам УЗИ или анализов — всего 500 руб.
Источник https://medportal.ru/enc/procreation/reading/3/
Источник https://zn48.ru/articles/kratkiy-spravochnik-dlya-beremennykh/
Источник https://medcentr-diana-spb.ru/beremennost/oslozhneniya-vo-vremya-beremennosti/
Источник