Определение резус-фактора

Определение резус-фактора наряду с определением группы крови является базовым анализом, позволяющим определять совместимость людей по иммунологическим характеристикам крови. Совместимость по резус-фактору имеет значение при переливании крови и зачатии.
Что такое резус-фактор
К середине XX-го века ученые получили подтверждение, что совместимость людей по иммунологическим характеристикам крови не исчерпывается классическим разделением на четыре группы крови. Был обнаружен белок, присутствующий в крови примерно 85% людей. Соответственно, приблизительно у 15% людей он отсутствует. При переливании крови от первых ко вторым, организм реципиента начинает вырабатывать антитела к этому белку, то есть это вещество является антигеном. В медицине данный белок обозначается латинской буквой D. Если белок D в Вашей крови, то значит, у Вас резус-фактор положительный (Rh+), и Вы принадлежите к большинству (85%). Если данного антигена в Вашей крови нет, Ваш резус-фактор отрицательный (Rh-). Резус-фактор в течение жизни не изменяется.
Почему резус-фактор важен при переливании крови
При переливании крови от человека с Rh+ к человеку с Rh- происходит конфликт по резус-фактору. Но если при конфликте по группе крови разрушение эритроцитов (гемолиз) начинается сразу, то при конфликте по резус-фактору при первом переливании гемолиза не бывает. Первый контакт с антигеном D приводит лишь к сенсибилизации реципиента, то есть его организм вырабатывает специфические антитела, чувствительность к антигену повышается. А вот если антиген попадает в кровь человека с отрицательным резус-фактором повторно, организм начинает реагировать на проникновение чужеродного агента: эритроциты начинают слипаться внутри сосудов и разрушаться. Человек чувствует стеснение в груди, затрудненность дыхания, боли в области поясницы. Понижается артериальное давление, развивается острая почечная недостаточность. Подобный комплекс симптомов называется гемолитическим шоком.
В настоящее время гемолитический шок при переливании крови практически исключен. В сегодняшней медицинской практике для переливания используется кровь, совпадающая по группе и по резус-фактору с кровью реципиента. Для того чтобы исключить ошибку, перед проведением любой операции анализ на определение группы крови и резус-фактора делается заново.
Резус-фактор при планировании беременности
Резус-фактор также имеет значение при планировании беременности. Если у мужчины резус-фактор положительный, а у женщины – отрицательный, то у их ребенка в большинстве случаев окажется положительный резус-фактор. То есть возникает ситуация, когда у матери Rh-, а у плода – Rh+. В этом случае существует риск конфликта по резус-фактору при беременности. Такая ситуация требует особого внимания при ведении беременности. Необходимо будет сдавать анализы на определения титра и класса антирезусных антител в крови.
В норме кровь матери и кровь ребенка в процессе вынашивания не смешиваются, так как существует плацентарный барьер. Поэтому антиген D в кровь матери не попадает, и антитела к нему не вырабатываются. Поэтому первая беременность с конфликтом по резус-фактору, как правило, протекает без осложнений. Однако во время родов половые пути травмируются, при этом могут пострадать и кожные покровы ребенка, а значит, велика вероятность попадания антигена в кровь матери. Происходит сенсибилизация организма матери, и теперь следующая беременность может быть осложнена. Особенно велик риск сенсибилизации при родах с помощью кесарева сечения. Если первая беременность была искусственно прервана (аборт) или закончилась выкидышем, то риск сенсибилизации матери также возрастает.
В некоторых случаях – при сахарном диабете, гестозе, гриппе или ОРВИ, перенесенных во время беременности – защита плода оказывается ослабленной, и процесс выработки антител начинается еще в период вынашивания.
Если антитела в крови матери уже присутствуют, при новой беременности они могут проникнуть сквозь плацентарный барьер и губительно сказаться на состоянии плода (гемолитическая болезнь плода). Под воздействием антител эритроциты ребенка начинают разрушаться, что приводит к поражениям печени, почек, головного мозга. Возрастает вероятность выкидыша.
Своевременное лечение при резус-конфликте позволяет значительно снизить риск развития наиболее тяжелых осложнений гемолитической болезни.
Риск возникновения конфликта по резус-фактору не является противопоказанием для беременности и не может быть основанием для её прерывания.
Как сдать анализ на определение резус-фактора
Анализ на определение резус-фактора обычно сдается вместе с анализом на определение группы крови. Кровь, как правило, берется из вены (в некоторых случаях могут взять кровь из пальца). Специальной подготовки к анализу не требуется. Однако нежелательно сдавать анализ сразу после приема пищи (с момента последней трапезы должно пройти не менее 4-х часов).
Где сдать анализ на определение резус-фактора в Москве
Анализ на определение резус-фактора Вы можете сдать в любой из поликлиник «Семейного доктора».
Советы людям с отрицательным резус-фактором
 отрицательный резус фактор,pixabay.com
отрицательный резус фактор,pixabay.com
Кровь человека разделяется на 4 группы и 2 вида резус фактора. Самая распространенная группа №2, а резус положительный. Причем такую информацию открыли не так давно – 120 лет назад. В 1900 году австрийский врач К. Ландштайнер узнал о существование различных видов крови, за это получил нобелевскую премию в 1930 году. Сейчас это открытие спасает миллионы жизней каждый день.
Вернемся к главной сути. Если у большинства людей еще есть хоть какое-то понятие о группах крови, то о резус-факторе знают совершенно не все. Собственно даже ученые не смогли до конца выяснить, зачем нужен фактор. Но врачи утверждают, что знать группу и резус жизненно важно. Так и есть. Поскольку такое знание позволяет врачам переливать кровь пациентам, спасая их жизни.
Предлагаем рассмотреть 4 основных вопросов с помощью материала нашей статьи. Информация станет полезной для людей с отрицательным резус фактором, поскольку в их организме есть некие особенности, о которых стоит знать.
Что значит отрицательный резус?
Какой резус фактор лучше?
- Чем опасен отрицательный резус и, что должны знать люди с данным типом?
- Особенности отрицательного резуса у женщин?
- Интересные факты про отрицательный резус фактор крови.
«Как показывает статистика: 40% людей белой расы имеет положительную группу крови, когда азиатским народностям присуще отрицательный резус. Только 27% азиатов живут с положительным типом, остальные 73% – с отрицательной группой крови».
«Первое испытание по переливанию крови провели в 1600 годах. Оно было провалено. Не удивительно, ведь ученые брали жидкость у животных, пытаясь спасти своих пациентов. Но, как позже выяснил Бланделл — британский врач гинеколог, такое лечение допустимо только с помощью человеческой крови. Хоть из его 10 пациентов, которым переливали кровь, выжило четверо, он не останавливался и проводил исследования дальше.
Что такое отрицательный резус?
Кровь человека состоит из клеток: эритроциты, лейкоциты, тромбоциты. На поверхности клеточек эритроцитов есть белок, он же антиген – это и есть резус. Но, его может и не быть. Клетки, которые имеют белок на своей поверхности, являются положительными, а те, у которых нет – отрицательными.
80-85% земного населения живет с положительным резусом, что значительно упрощает их жизнь. Поскольку, если понадобится переливание крови, она всегда будет доступна в лечебных центрах. Люди с отрицательной кровью должны более предусмотрительно относиться к своему здоровью, ведь их в мире всего 15%. Более того, есть пугающая особенность пациентов с негативными показателями. При трансфузии положительной крови организм может начать атаку на неизвестный ему белок. Это приведет к гибели или серьезным осложнениям. Так же, стоит быть особо внимательными беременным женщинам. Девушки, которые вынашивают плод с противоположным резусом, подвергают себя и ребенка к смертельной опасности. По причине неправильной реакции организма на плод с другими показателями. Очень важно вставать на учет и проходить постоянные консультации у врачей.
Сообщая точные данные о своей крови в экстренных ситуациях, у людей с негативным резусом есть шанс выжить или выносить ребенка. Не знание — может привести пациента к смерти, если лаборатория не успеет провести анализ при критических ситуациях. Призываем планировать беременность, быть бдительными в экстремальных жизненных моментах и оповещать родственников об отрицательном резусе.
Резус отрицательный и положительный, как его узнать?
По сути, резус – это свойство крови и провести его анализ можно с помощью цоликлона. Для этого берется ваша кровь, смешивается со специальной сывороткой и проводится наблюдение. Эритроциты склеиваются – кровь положительная, нет – отрицательная. Допустить ошибки в таком исследование – невозможно. Клинки обладают новым техническим оборудованием, а значит, четкость эксперимента гарантируется. Но случалось, что биоматериал терял свои свойства или неопытные стажеры путали пробки. Так же, пациенты с болезнями почек, печени имеют повышенный уровень белка, и он способствует искажению результатов.
В любом случаи, положительный резус иметь куда приятнее и безопаснее, чем отрицательные показатели крови.
Отрицательный резус фактор крови, что должен знать пациент?
Запомните! Отрицательный фактор – не приговор и не смерть. Это особенность вашего организма, с который вы сможете жить так же полноценно, как и все. Но мы предлагаем ознакомиться вам с 5 обязательными правилами. Придерживаясь их, вы защитите свою жизнь и спасете жизни других. Это уникальная информация, подобные советы вы не найдете в других источниках, поскольку мы проконсультировались с терапевтом Даниловым. В. С.
«Назначить переливание крови может любой врач, терапевт в первую очередь, а процедуру проведет реаниматолог. Я прошу и советую людям с отрицательным резусом приходить и сдавать кровь на донорство. Это очень важно для попавших в беду пациентов с отрицательным фактором. Многие поступают в бессознательном состоянии, чаще всего времени на выяснения группы крови просто не хватает. Поэтому не первый раз задумываюсь, что ваша группа крови должна указываться чуть ли не в паспорте, а если нет, то сейчас актуально татуировки».
Специалист поделился своим видением обезопасить жизнь и указать врачу на свою группу, если вы без сознания:
- Татуировки. Это популярное явление на телах многих молодых людей. Поэтому, почему бы не украсить руку, запястье небольшим и понятным указанием, что у вас редкая группа крови и резуса. Этот метод стал распространенным за границей, и если бить тату, то пусть она приносит не только красоту, но и пользу.
Чем плох отрицательный резус фактор у женщин
Отрицательная группа крови у женщин – на самом деле трудный случай, может принести ряд неудобств и опасностей при планировании беременности. Если в ее организме встретится два противоположных резуса, произойдет резус конфликт. Этот процесс начинается на 3-ем месяце беременности, когда зародыш отдает свои эритроциты в кровь матери. Возможен летальный исход плода или мамы. Отрицательный резус у женщин может не повлиять на плод во время первой беременности, поскольку организм выделяет недостаточно антител, но в будущем стоит быть аккуратнее и обращаться к врачу. Беременным от партнеров с такой же группой крови (отрицательной) – бояться нечего.
Более того, можно провести профилактику и забыть о страхе и переживании. Для этого врачи назначают специальные препараты для факторов крови. Один из них – иммуноглобулин. Препарат разрушит антитела с положительным резусом и не даст соприкоснуться им на одном эритроците.
Назначают лекарство, ориентируясь на:
- 27-28 неделю беременности.
- После рождения малыша с положительным резус фактором.
- После кесарево.
- При переливании крови женщинам.
- Если травмировался живот вовремя беременности.
Иногда, женщины попадают в больницу и проводят там с 3 месяца беременности до 9 под тщательным наблюдением. Делается это для того чтобы уберечь маму и плод от столкновения их факторов. Или когда антитела мамы уже выработались против эритроцитов ребенка.
Отрицательный резус крови, интересные факты:
- Чешские ученные провели исследования и сделали вывод. Мужчины с отрицательным резусом часто болеют психическими расстройствами, аллергиями.
- Американский исследователь Брэд Стайгер нашел результаты последних анализов гематологов. У него возник вопрос: «человек произошел от обезьяны, у всех приматов резус положительный, почему есть люди с отрицательным? Неужели их предки были неземного разума?».
От кого бы мы ни произошли, а знать свой организм и его особенности – необходимо. Поэтому, если вы не знаете свой резус, задайте вопрос об этом родителям или сделайте клинический анализ. Помогите и сдайте кровь на донорство, ведь резус-отрицательных здоровых людей не так много, а спрос на их кровь очень велик.
Станьте членом КЛАНа → Годовая подписка на электронную версию со скидкой от 70% → Эксклюзивные материалы, не вошедшие в газету → Премиум доступ к библиотеке книг Издательства → Весь архив номеров → Бесплатные юридические консультации наших экспертов
- Введите свой электронный адрес, после чего выберите любой удобный способ оплаты годовой подписки
Гемолитическая болезнь (ГБН) — симптомы и лечение
Что такое гемолитическая болезнь (ГБН)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Руденко А. А., неонатолога со стажем в 6 лет.
Определение болезни. Причины заболевания
Гемолитическая болезнь новорождённого (ГБН) — это заболевание, при котором эритроциты новорождённого разрушаются антителами матери. Это происходит из-за несовместимости крови матери и ребёнка по антигенам эритроцитов (красных кровяных клеток), чаще всего по резус-фактору и системе групп крови, реже по другим факторам крови.
Чтобы разобраться, что такое гемолитическая болезнь, необходимо понимать значение некоторых терминов:
- Антиген — это любое вещество, которое организм воспринимает как чужеродное и против которого вырабатывает антитела.
- Антитела — это белковые молекулы, с помощью которых организм нейтрализует чужеродные клетки.
- Антигены эритроцитов ( эритроцитарные антигены) — это молекулы, которые находятся на поверхности эритроцитов.
- Гемолиз — разрушение эритроцитов.
Известно более 250 эритроцитарных антигенов, которые образуют более 20 антигенных систем. Однако наиболее важное клиническое значение имеют антигены резус-фактора (Rh) и системы групп крови (АВ0).
Система резус-фактора
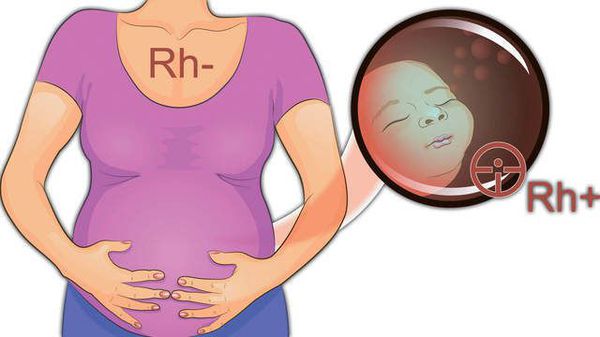
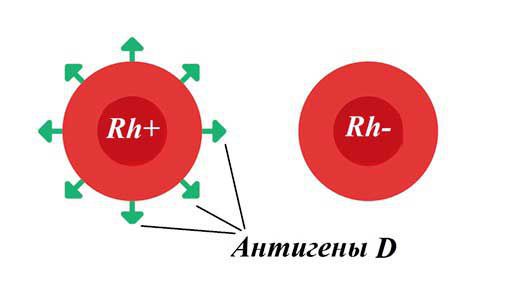
Резус-фактор — белок, который может содержаться на поверхности эритроцитов . Кровь считается резус-положительной (Rh+), если на красных кровяных клетках человека есть резус-фактор (антиген D). Если этого антигена на эритроцитах нет, то кровь является резус-отрицательной (Rh-). У большинства людей кровь резус-положительная.
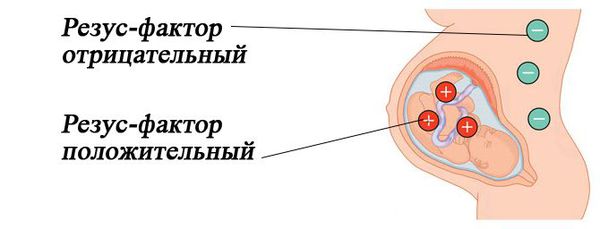
Резус-несовместимость возникает тогда, когда у матери резус-отрицательная кровь, а у ребёнка резус-положительная. В этом случае иммунная система матери может распознавать эритроциты плода как «инородные» и потенциально опасные и вырабатывать антитела против резус-фактора на эритроцитах плода. Антитела прикрепляются к эритроцитам ребёнка и разрушают их (происходит гемолиз). Этот процесс начинается в период его внутриутробного развития и продолжается после рождения. Если плод имеет резус-отрицательную кровь, а мама резус-положительную, конфликта не возникает.
Основными проявлениями ГБН является ранняя желтуха и анемия новорождённого.
В России в 2013 году гемолитическая болезнь новорождённых была диагностирована у 0,83 % детей [1] . Болезнь развивается у одного ребёнка из 20-25 детей, рождённых от женщин с резус-отрицательной кровью [8] .
Система групп крови
Группа крови — это определённое сочетание врождённых антигенов на поверхности эритроцитов и антител в плазме крови. Двумя основными антигенами эритроцитов являются А и В. Группы крови определяются на основании наличия или отсутствия этих антигенов. Одноимённые антитела обозначаются греческими буквами α и β.
Кровь любого человека может одновременно содержать только противоположные антигены и антитела или не иметь каких-то из них. В противном случае должна произойти агглютинация (склеивание) клеток крови. Этот процесс может привести к летальному исходу из-за формирования тромбов и закупорки кровеносных сосудов.
В зависимости от сочетания антигенов и антител различают четыре группы крови по системе АВ0.
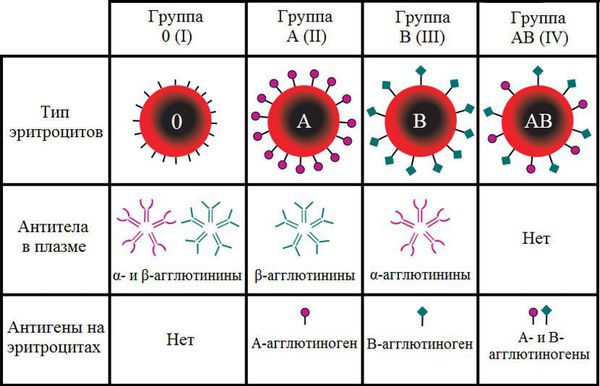
Несовместимость по системе групп крови (АВ0) может возникнуть, если у матери I (О) группа крови, а у плода II (A) или III (B). В этом случае организм матери производит антитела к А или B антигенам, которые могут проникнуть через плаценту, присоединиться к эритроцитам плода и вызвать их разрушение (гемолиз). В результате у плода развивается анемия, однако она менее тяжёлая, чем при резус-несовместимости. В связи с этим несовместимость по системе групп крови не всегда диагностируют и существует предположение, что встречается она намного чаще [3] .
Среди перинатальной смертности гемолитическая болезнь новорождённых занимает 5 место [2] .
Группы риска по развитию данной патологии:
- Дети, имеющие A (II), B (III) или AB (IV) группы крови, рождённые от матерей с 0 (I) группой крови.
- Дети с резус-положительным фактором, рождённые от матерей с резус-отрицательным фактором.
- Дети с редкими антигенами, определяющими группу крови или резус-фактор, рождённые от матерей, у которых отсутствуют данные антигены.
Симптомы гемолитической болезни
Во время беременности признаки несовместимости крови матери и плода не проявляются.
Клиническая картина гемолитической болезни новорождённых зависит от проявления одной из трёх форм: анемической, желтушной и отёчной. Но может иметь место сочетание клинических форм.
1. Анемическая форма ГБН. Является наиболее лёгкой формой и проявляется бледностью кожных покровов, неврологическими нарушениями (вялость: ребёнок неохотно сосёт грудь, много спит) и признаками увеличения печени и селезёнки, которые наблюдаются в динамике.
2. Желтушная форма ГБН. Встречается чаще всего — до 90 % случаев [8] . Основной симптом в этом случае — желтуха. Кожа и видимые слизистые оболочки становятся жёлтыми в первые часы после рождения (до 24 часов), также могут быть увеличены печень и селезёнка (гепатоспленомегалия). Степень тяжести желтушной формы будет зависеть от интенсивности (яркости) и распространённости желтухи на теле новорождённого, что доктор может определить визуально с помощью шкалы Крамера.
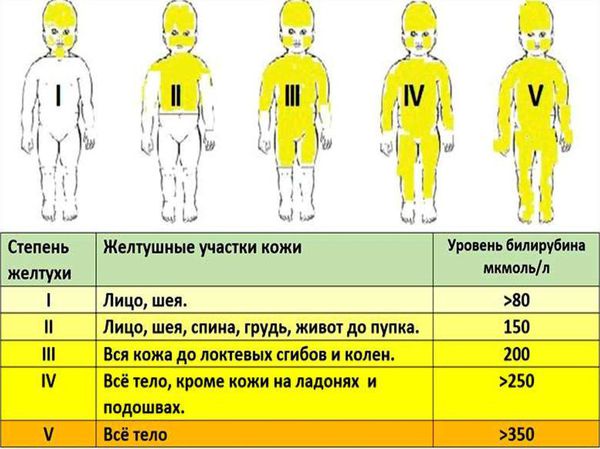
Интенсивность желтухи будет зависеть от уровня билирубина ( жёлчного пигмента, который образуется при разрушении эритроцитов ). Именно билирубин окрашивает кожу в жёлтый цвет. При достижении критических цифр этот фермент может поражать нейроны головного мозга, что приводит к повреждению его структур и развитию грозного осложнения — билирубиновой энцефалопатии (ядерной желтухи).
3. Отёчная форма ГБН («водянка плода»). Является наиболее тяжёлой формой заболевания. В большинстве случаев она диагностируется ещё внутриутробно. При рождении обращают на себя внимание желтушно окрашенные плодные оболочки, околоплодные воды, первородная смазка и пуповина. С первых минут жизни ребёнок находится в тяжёлом состоянии, для которого характерны выраженные отёки, распространённые по всему телу: подкожный отёк (анасарка), в области живота и органов брюшной полости (асцит), в области грудной клетки (гидроперикард) [4] .
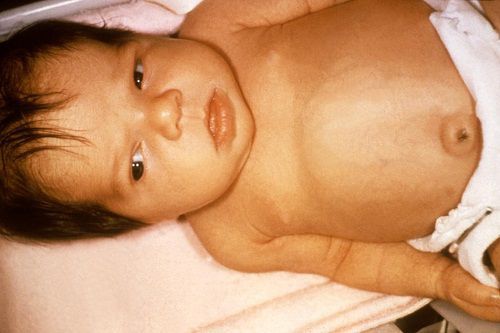
Кожа и видимые слизистые новорождённого бледно-розовые, могут иметь слегка желтоватый оттенок, печень и селезёнка увеличены — всё это обусловлено повышенным распадом эритроцитов, что приводит к анемии. Дети с такой формой заболевания нуждаются в интенсивном лечении, включающем в себя операцию заменного переливания крови (ОЗПК).
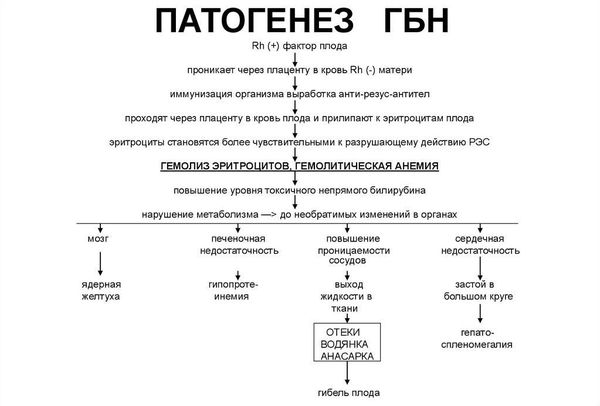
Патогенез гемолитической болезни
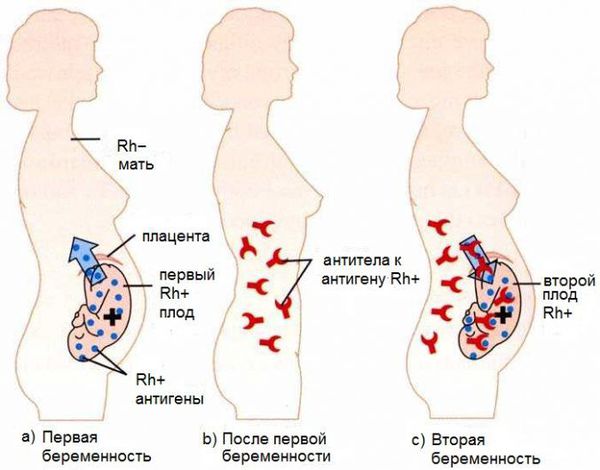
Развитие гемолитической болезни возможно лишь при контакте крови матери и плода. Во время беременности благодаря плаценте эритроциты плода попадают в организм матери в незначительном количестве, недостаточном для выработки антител. В момент родоразрешения, вследствие абортов, выкидышей или осложнённых беременностей эритроциты проникают в кровоток матери в большом количестве, что вызывает выработку антител класса М (IgM). Эти антитела образуются почти сразу после контакта с резус-положительной кровью плода. Они обеспечивают временный иммунитет от любых чужеродных веществ, однако IgM не способны проникать через плаценту к ребёнку.
Антитела класса М затем трансформируются в антитела класса G (IgG). Они вырабатываются через 3 месяца после контакта с резус-положительными эритроцитами, обеспечивают длительный иммунитет в течение нескольких лет и способны пройти через плаценту в кровь плода. Этим объясняется тот факт, что при первой беременности эти иммунные частицы для плода не опасны, ведь при нормально протекающей беременности кровь ребёнка смешивается с кровью матери лишь на последних месяцах беременности или после родов, когда IgG ещё не выработались.
При первой беременности происходит лишь узнавание эритроцитов плода, т. е. первичный иммунный ответ, который ещё называют «раздражением» иммунной системы матери. Также для этого процесса используется термин «сенсибилизация», а применимо к резус-конфликту — «резус-сенсибилизация». Первичный иммунный ответ не опасен для плода.
Как правило, конфликт по резус-фактору развивается при повторной беременности. Это связано с тем, что к моменту следующего зачатия в организме матери уже присутствуют антитела класса G, поэтому они начинают атаковать эритроциты плода уже на ранних сроках. В связи с этим вероятность развития данного заболевания, как и тяжесть, растёт с каждой последующей беременностью. Болезнь встречается у 63 % детей от женщин с сенсибилизацией.
Важно понимать, что в случае аборта при первой беременности, независимо от способа его проведения, вероятность возникновения сенсибилизации (выработки антител) у женщин с отрицательным резус-фактором значительно увеличивается. Вместе с тем увеличивается и риск бесплодия .
Материнские антитела разрушают эритроциты плода в печени и селезёнке, что нарушает работу этих органов. При большом количестве антител поражение красных клеток крови происходит внутри сосудов. В ответ на гибель эритроцитов печень, селезёнка и костный мозг начинают вырабатывать ретикулоциты (клетки-предшественники эритроцитов), что приводит к их увеличению. Это объясняет развитие симптома анемии и гепатоспленомегалии (увеличения печени и селезёнки) [7] .
Продуктом распада эритроцитов является непрямой билирубин — желчный пигмент. Билирубин является токсичным ферментом, который повреждает ткани головного мозга, печени, лёгких, почек и т. д. Критическое повышение уровня непрямого билирубина приводит к необратимому повреждению структур головного мозга — билирубиновой энцефалопатии (ядерной желтухе).
Факторами развития ядерной желтухи являются недоношенность, инфекции, гипоксия ( недостаток кислорода у плода) , метаболические нарушения (сниженный или повышенный уровень глюкозы в крови), кровоизлияния, приём некоторых лекарственных препаратов (сульфаниламиды, салицилаты, фуросемид, диазепам и т. д.) и употребление алкоголя [2] .
Классификация и стадии развития гемолитической болезни
Существует несколько классификаций гемолитической болезни новорождённых [1] . Первая связана с причиной ГБН и зависит от вида иммунологической несовместимости эритроцитов матери и плода:
- несовместимость по резус-фактору;
- несовместимость по системе АВ0 (групповая несовместимость);
- несовместимость по редким факторам крови (RhC, Rhc, RhE, Rhe).
Классификация по ведущим клиническим проявлениям:
- отёчная форма (наиболее тяжёлая);
- желтушная форма (в зависимости от выраженности желтушного синдрома степень ГБН может быть лёгкой, средней и тяжёлой);
- анемическая форма (чаще всего является проявлением лёгкой степени тяжести).
По наличию или отсутствию осложнений:
- неосложнённая форма;
- осложнённая форма (билирубиновая энцефалопатия, синдром сгущения желчи, геморрагический синдром, обменные нарушения).
По степени тяжести:
- Лёгкая степень. Включает в себя незначительные клинические проявления или их отсутствие, лабораторные признаки ГБН. При наличии желтушного синдрома дети нуждаются в фототерапии.
- Средняя степень. Включает в себя клинические и лабораторные проявления ГБН. Дети нуждаются в непрерывной фототерапии, в некоторых случаях — в операции заменного переливания крови.
- Тяжёлая степень. Наличие выраженных клинических проявлений с нарушением работы органов и систем. Выраженные лабораторные изменения, при которых дети нуждаются в интенсивном лечении и операции заменного переливания крови.
Осложнения гемолитической болезни
Самым грозным осложнением гемолитической болезни новорождённых считается билирубиновая энцефалопатия (ядерная желтуха) [7] . Она возникает из-за отравляющего влияния непрямого билирубина на серое вещество головного мозга (базальные ядра). Данные структуры мозга отвечают за двигательную активность, координацию движений и мотивацию в человеческом поведении. Существует 4 фазы ядерной желтухи:
- Первая фаза — билирубиновая интоксикация. Проявляется в первые дни жизни. Женщина может обратить внимание, что ребёнок стал вялым: плохо сосёт грудь, отказывается от еды, срыгивает, плачет не так эмоционально, как раньше. Можно заметить сниженный мышечный тонус, возможны приступы апноэ (остановки дыхания на короткий промежуток времени).
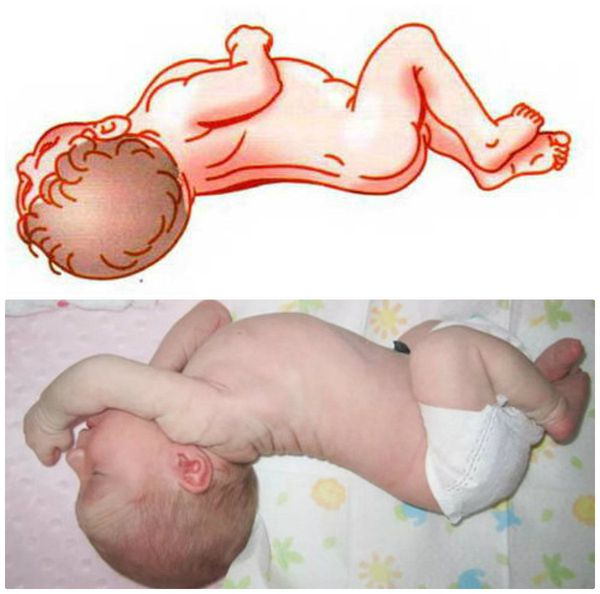
- Вторая фаза — спастическая. Появляется на 3-4 сутки заболевания. Ребёнок занимает вынужденное положение — поза «легавой собаки». Голова ребёнка запрокинута за счёт ригидности (скованности) затылочных мышц, имеется выраженное напряжение мышц конечностей, кисти крепко сжаты в кулак, могут появиться судороги, пронзительный «мозговой» крик (отсутствуют эмоции, крик громкий, резкий), ребёнок не берёт грудь. Поражение головного мозга на данной стадии носит необратимый характер.
- Третья фаза — мнимого благополучия. Появляется на 2-3 месяце заболевания. Длится несколько недель. Клинические проявления становятся менее выраженными, желтуха уменьшается. У родителей складывается впечатление, что ребёнок выздоравливает.
- Четвёртая фаза — период формирования клинических проявлений. Появляется на 3-5 месяце жизни/заболевания. Появляются грубые неврологические нарушения: параличи, парезы (снижение силы мышц), снижение слуха, отставание в развитии и т. д.
Диагностика гемолитической болезни
Диагноз ГБН может быть заподозрен ещё внутриутробно: на основании анамнеза, данных УЗИ и лабораторных данных.
Женщины, имеющие резус-отрицательный фактор во время беременности должны сдавать анализ крови на определение титров антител (титр анти-D антител) в динамике: при постановке на учёт в женскую консультацию и в течение беременности не менее трёх раз [4] . Рост данного титра может говорить о том, что у плода уже развивается гемолитическая болезнь.
Неинвазивным методом диагностики гемолитической болезни является УЗИ плода. При данном исследовании уже внутриутробно можно заподозрить отёчную форму ГБН.
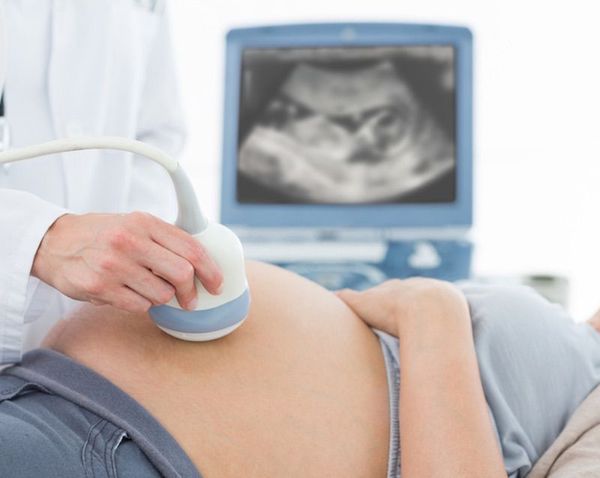
При оценке кровотока средней мозговой артерии во время проведения допплерометрии также можно заподозрить данное заболевание: при анемии скорость кровотока в средней мозговой артерии будет выше нормы [1] .
Сразу после рождения детям из группы риска по развитию гемолитической болезни показано определение группы крови и концентрации общего билирубина в пуповинной крови. Дети, не совпавшие по группе крови или резус-принадлежности с матерью, в течение первых суток жизни несколько раз осматриваются медицинским персоналом [8] . У детей с ГБН уровень билирубина в последующие 72 часа после рождения интенсивно нарастает, почасовой прирост составляет от 0,85 до 3,4 мкмоль/л.
В палате совместного пребывания мама может сама обратить внимание на желтушность кожных покровов, видимых слизистых и склер в первые сутки, а иногда и часы жизни, желтуха будет прогрессировать. Также можно заметить бледность кожи и слизистых.
При подозрении на ГБН неонатолог проводит целый ряд лабораторных исследований, чтобы подтвердить заболевание и определить его форму:
- Общий анализ крови. Можно увидеть анемию (снижение количества эритроцитов), ретикулоцитоз (увеличение количества клеток-предшественников эритроцитов), изменение формы эритроцитов.
- Биохимический анализ крови. Отмечают прогрессирующее повышение уровня непрямого билирубина, снижение уровня альбуминов и т. д.
- Серологические тесты (пробы Кумбса). Прямая проба Кумбса (прямой антиглобулиновый тест) — определение антител, прикреплённых к поверхности эритроцитов. Ярко выраженная положительная проба Кумбса говорит о наличии ГБН по резус-фактору. При групповой несовместимости проба Кумбса слабо положительная в первые сутки и отрицательная со 2-3 суток. Непрямая проба Кумбса — определение антител к эритроцитам в сыворотке крови. Она является более чувствительной и применяется в индивидуальных случаях, когда причину разрушения эритроцитов сложно определить [9] .
Гемолитическую болезнь новорождённых необходимо отличать от других заболеваний:
- наследственных гемолитических анемий;
- постгеморрагических анемий;
- неиммунной водянки плода;
- TORCH-инфекций: токсоплазмоза, цитомегаловирусной инфекции, парвовируса В19, сифилиса;
- обменных нарушений: галазтоземии ( избытка галактозы и её метаболитов ), гипотиреоза ( недостатка гормонов щитовидной железы ), тирозинемии ( отсутствия фермента, необходимого для обмена аминокислоты тирозина ).
Лечение гемолитической болезни
В лечении гемолитической болезни новорождённых используют два подхода: консервативный (фототерапия и инфузионая терапия с применением внутривенных иммуноглобулинов) и оперативный (операция заменного переливания крови) [3] .
Основные критерии выбора тактики лечения: форма гемолитической болезни новорождённых, тяжесть анемии, уровень билирубина и его почасовой прирост.
При отёчной форме ГБН тактика врача будет зависеть от тяжести состояния ребёнка. Как правило ребёнок с такой формой заболевания нуждается в стабилизации общего состояния (проведении искусственной вентиляции лёгких, коррекции метаболических нарушений и т. д.) с дальнейшим проведением операции заменного переливания крови [1] .
Самым эффективным и наиболее безопасным методом лечения ГБН является фототерапия [2] . Этот метод основан на лечебном воздействии ультрафиолетовых лучей с длиной волны 450-500 нм . Уф-лучи проникают через кожу ребёнка и способствуют образованию нетоксичной водорастворимой формы билирубина, которая затем выводится из организма с физиологическими отправлениями . Это снижает уровень билирубина в крови ребёнка и защищает организм от его токсического воздействия
С первых часов постановки диагноза фототерапия должна проводиться в непрерывном режиме. При этом источник света должен находиться от ребёнка на расстоянии не более 50 см. Во время процедуры кожа новорождённого должна быть максимально открытой: предпочтительно оставлять ребёнка в одном подгузнике, а глаза закрывать светонепроницаемыми очками.
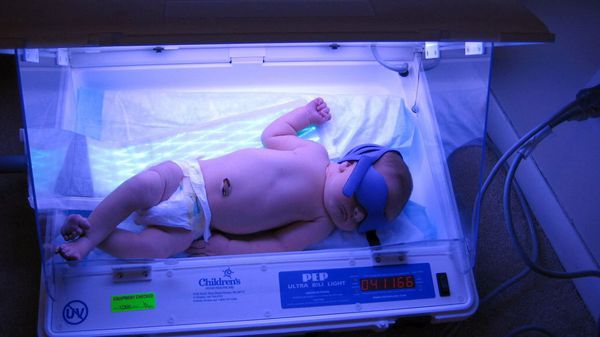
При интенсивной фототерапии потери жидкости из организма новорождённого увеличиваются на 20 %. Восполнить жидкость можно с помощью инфузионной терапии (внутривенного введения) или более частого прикладывания к груди (при недостаточной выработке молока необходимо допаивать ребёнка) [1] .
Побочные эффекты данного вида лечения:
- транзиторная мелкоточечная сыпь на теле (не требует лечения);
- синдром «бронзового ребёнка» (окрашивание мочи, кала и кожи в бронзовый цвет), который регрессирует через несколько недель [5] .
Введение высоких доз внутривенных иммуноглобулинов может уменьшить разрушение эритроцитов, что снижает число операций заменного переливания крови (ОЗПК). Введение данного препарата возможно в течение первых трёх суток жизни с интервалом в 12 часов [1] .
Операция заменного переливания крови проводится при тяжёлых формах гемолитической болезни новорождённых. Она направлена на предотвращение развития билирубиновой энцефалопатии путём выведения из организма ребёнка непрямого билирубина [1] . ОЗПК выполняется в отделении детской реанимации или в палате интенсивной терапии с соблюдением всех правил асептики и антисептики.
Обменное переливание крови проводится через стерильный катетер, введённый в вену пуповины. Суть операции заключается в медленном дробном выведении крови из организма новорождённого с последующим попеременным замещением эритроцитарной массой и плазмой донора в равном количестве.
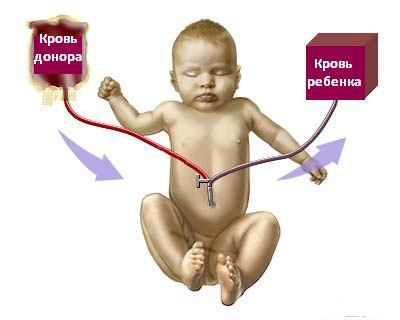
При проведении ОЗПК возможно развитие осложнений: гематологических, инфекционных, метаболических, системных и осложнений со стороны сердечно-сосудистой системы.
Прогноз. Профилактика
Профилактика данного заболевания может быть специфической и неспецифической.
Неспецифическая профилактика: планирование семьи, индивидуальный подбор компонентов крови при трансфузиях (переливаниях компонентов крови), предшествующих беременности, УЗ-скрининг во время беременности, а также предотвращение абортов [8] .
Специфическая профилактика заключается во введении иммуноглобулинов человека антирезус Rh0(D) женщинам с резус-положительным ребёнком. Данная процедура выполняется беременным на сроке 28-30 недель и в первые 72 часа после родоразрешения [5] . Иммуноглобулин быстро покрывает резус-положительные эритроциты плода, которые попали в кровоток матери, после этого они уже не распознаются иммунной системой матери как чужеродные и не вызывают образование антител. Такое лечение, как правило, предотвращает развитие гемолитической болезни новорождённых.
Прогноз. Более 90 % детей, получивших своевременное лечение, впоследствии не имеют неврологических нарушений.
Источник https://www.fdoctor.ru/diagnostika/opredelenie_rezus_faktora/
Источник https://argumenti.ru/health/life/2020/02/650880
Источник https://probolezny.ru/gemoliticheskaya-bolezn/
Источник