Как восстановиться после родов

Чтобы полностью восстановиться после родов, важно согласиться на осмотр врача и уделить внимание своему телу, будь то нормальные роды или кесарево сечение. Рассказываем, когда лучше всего проходить обследование, какие анализы нужно сдать после родов, а также про физические упражнения в первые часы после появления малыша и дома, по итогам прямого эфира в «Инстаграме» с акушером-гинекологом Татьяной Вячеславовной Лигатюк.
— Татьяна Вячеславовна, послеродовой уход для женщины так же важен, как и осмотр новорожденного ребенка. С чего начинается забота молодой мамы о себе?
— Примерно через 4—6 недель после окончания кровянистых выделений из влагалища важно пройти послеродовое медицинское обследование, чтобы убедиться в хорошем восстановлении.
Кровянистые выделения после родов — это физиологический процесс, которого не стоит пугаться. Это кровоточит раневая поверхность после отделения плаценты. Заживление в норме может занять от двух недель до двух месяцев.
Первый послеродовой осмотр у гинеколога
Какие медицинские анализы, включая анализы на гормоны, нужно сдать после родов
- Общий анализ крови — он расскажет об общем состоянии здоровья.
- Анализ ТТГ, который покажет уровень основного гормона щитовидной железы.
- Анализ на ферритин — он отразит запасы железа в организме и отсутствие или наличие железодефицитной анемии, которая часто встречается при беременности и ГВ.
- Анализ на витамин D — он отвечает за усвоение микроэлементов, которых при кормлении грудью маме может не хватать.
— Как протекает восстановительный период после кесарева сечения и после родов естественным путем?
— Кесарево сечение — это оперативное вмешательство в организм. И восстановление после него происходит, как после любой операции, с единственной разницей — на руках малыш, за которым нужно ухаживать. И если после обычной операции есть возможность полежать и отдохнуть, то после оперативных родов, через 12 часов пребывания в реанимации, мама сразу приступает к уходу за ребенком. Это мотивирует ее больше вставать и больше двигаться, а восстановление проходит быстрее.
Естественные роды — это физиологический процесс. В роддоме дают два часа полежать под наблюдением врачей, чтобы избежать головокружения и падения в обморок при обильном кровотечении. Но, по сути, естественные роды — это когда «родила и пошла».
— Однако разница в восстановлении организма после родов и кесарева все-таки есть?
— Увеличившаяся за время беременности матка начнет сокращаться в обоих случаях. При самопроизвольных родах возникают ощущения, подобные схваткам. Обычно матка достаточно хорошо сокращается в первые два-четыре дня, и к выписке болезненность проходит. При кесаревом сечении матка тоже придет в себя и сократится, появятся те же кровянистые выделения.
Явные различия — в швах. При кесаревом сечении швы накладывают на передней брюшной стенке, а при естественных родах швов может не быть или они делаются на промежности. Про уход за швами в роддоме рассказывают подробно. Кроме того, после кесарева сечения назначается послеоперационный бандаж: с ним легче вставать и восстанавливаться. И, конечно, в 20 и в 37 лет женщина будет возвращаться к норме по-разному.
— За какое время организм восстанавливается после родов и когда начинаются месячные?
— У кого-то менструация приходит на следующий месяц после родов, а у кого-то отсутствует на протяжении полутора-двух лет грудного вскармливания. Здесь все крайне индивидуально. Задержки и нерегулярные менструации после родов — это нормально. Ждем спокойно, особенно при кормлении грудью.
Менструальный цикл должен восстановиться в течение трех циклов подряд после родов. Например, если месячные начались в июне, продолжились в июле и августе, значит, все хорошо. Но если менструация пришла в сентябре, в октябре и ноябре ее не было, в декабре она вернулась и потом вновь случилась задержка — это повод обратиться к гинекологу за консультацией, посмотреть яичники с помощью ультразвука.
— Как помочь организму восстановиться в первые дни после рождения малыша?
— Восстановление начинается сразу же после родов.
Что можно сделать, как только вас перевели в родовое отделение
- Дышите глубоко животом: надувайте живот «до потолка» и сжимайте, как в упражнении «вакуум». Подобным образом вы восстанавливаете кишечник, улучшаете стул, помогаете сокращаться матке.
- Лежите на животе при каждом удобном случае, помогая сокращению матки.
- Делайте упражнения Кегеля. Женский организм не приспособлен к родам: нередко возникают проблемы в виде опущения и выпадения органов, ослабления связок. Чтобы этого не было, надо укреплять мышцы тазового дна в течение всей жизни.
- Самомассаж живота также помогает матке сокращаться и дает приятный эффект сокращения кожи.
— Можно ли делать самомассаж после кесарева сечения?
— После кесарева сечения на шве будет повязка. Можно делать слабый и нежный массаж поверх повязки, предварительно проконсультировавшись со своим доктором. Спать на животе после кесарева сечения тоже можно.
— Татьяна Вячеславовна, физиологические изменения после родов всегда дополняются внешними изменениями. Как восстановить фигуру после родов?
— Восстановление фигуры после родов, наверное, самая острая проблема, способная вызвать депрессию. Мы смотрим на себя и глотаем слезы: изменилась грудь, потемнели соски, появились дорожка на животе и дряблая кожа, прибавился вес. Не надо думать, что после роддома мамы полностью скидывают все то, что наели во время беременности. Это совершенно не так. Помните, ваш организм менялся девять месяцев, поэтому дайте ему и себе время на восстановление. Когда вы смотрите на свой обвисший живот и вам хочется плакать, плачьте. Но при этом попытайтесь отыскать в себе чувство благодарности и скажите спасибо своему телу за то, что оно выносило и родило здорового малыша. Это самое главное. Все восстановится само, а если к этому еще и приложить небольшие усилия, результат не заставит себя ждать.
— Когда можно заниматься спортом после родов?
— Лучше, если спорт начинается задолго до беременности, а в период вынашивания младенца нагрузка снижается до комфортного режима и обсуждается с наблюдающим женщину врачом. Растяжка, бассейн и иные активности во время беременности благотворно влияют на восстановление в послеродовом периоде. А вот мысли об активных занятиях в спортзале сразу после родов — это большая ошибка. Необходимо отдыхать и высыпаться, особенно в первые дни.
Спорт после кесарева сечения допускается минимум через полгода, а после естественных родов — по самочувствию и по окончании кровянистых выделений из матки. Можно начать физические нагрузки с легких домашних тренировок, антицеллюлитного массажа, обертываний, лимфодренажных упражнений. Конечно, необходимы увлажнение и питание кожи, а также правильный и сбалансированный рацион. Большое количество килограммов уходит при правильном питании.
— Как укрепить мышцы спины и позвоночник после родов?
— Для восстановления и расслабления мышц рекомендую использовать игольчатый коврик и пройти курс массажа. После родов это лучшее и для спины, и для кожи, и для органов. Массаж спины можно делать практически сразу в зависимости от самочувствия, только нужно найти хорошего специалиста. Если после массажа болит спина, появилось головокружение, вы чувствуете себя хуже, то, конечно, стоит отказаться от процедуры.
Любые физические занятия и манипуляции, которые вы планируете пройти, желательно заблаговременно обсудить со своим врачом-гинекологом. Многое зависит от генетики, нагрузок до беременности и родов, степени осложнений после кесарева сечения.
*Идеальным питанием для грудного ребенка является молоко матери. ВОЗ рекомендует исключительно грудное вскармливание в первые 6 мес. МАМАКО ® поддерживает данную рекомендацию. Перед введением в рацион малыша новых продуктов проконсультируйтесь со специалистом.
Восстановление после родов: первые часы.

Радость рождения малыша позади, гормональный коктейль, бушевавший в родах постепенно меняет свой состав и организм перестраивается на новый жизненный этап — материнство. Но, пережив счастье родов, что же маме делать дальше? Как быстрее восстановить силы и всегда получать удовольствие, общаясь с малышом? Конкретные рекомендации, как помочь себе в первые часы-дни после родов, дает опытный акушер ЦТА и ведущая курсов подготовки к родам Светлана Лузихина:
Чтобы кости таза правильно восстановились после родов, зафиксируйте их, в лежачем положении широким бандажом или любым длинным шарфом (пеленкой), чтобы можно было обвязаться вокруг — от верхнего края бедра до середины бедра. Это особенно важно, если вы планируете что-то делать по дому, например, готовить еду.
Питье, еда:
После родов пейте столько, сколько требует организм. Рекомендуем пить отвар из трав (крапива, тысячелистник, пастушья сумка — завариваем в термосе, каждой травы по 2 ст.л на литр). Этот сбор обладает противовоспалительным, кровоостанавливающим действием, способствуют сокращению стенок матки после родов. Пьем в течении дня, примерно около литра. В первые сутки в этот коктейль из трав можно добавить по вкусу мед, лимон, две ложки вина или шиповник (для повышения гемоглобина), а основной коктейль пьем 5-7 дней после родов. В первые сутки можно есть и пить все, что хочется, чтобы восстановить силы. Ешьте, то, что ели во время беременности, ребенок знаком с этой едой. Ограничьте свежие овощи и фрукты, и осторожнее с теми продуктами, которые лично у вас вызывают газообразование, именно от них у детки могут быть колики.
Ешьте легко усваиваемую пищу: каши, супы, тушеные овощи и др. Добавляйте в еду (кашу, суп) натуральные растительные масла (2-3 ст.л. в сутки), чтобы предупредить запоры. Если это не помогло, можно использовать глицериновые или облепиховые свечи. Облепиховые свечи также помогают заживить трещины, если они образовались, и их же можно использовать для лечения геморроя. При геморрое можно использовать мазь "эскулюс" и "гамамелис" (есть и свечи). В случае, каких-либо осложнений, можно получить индивидуальные рекомендации у специалистов нашего центра (акушеров-гинекологов, акушерок, гомеопатов, гирудотерапевта и др.).
Кормление грудью:
Очень важен контакт с ребенком (эмоциональный, физический, визуальный): важен контакт «кожа к коже», не сдерживайте свои эмоции! Обнимайте малыша, целуйте! Вы гладите кроху, любуетесь им, а организм тут же начинает выброс гормонов, способствующих сокращению матки и стимулирующих выработку молока (молозива). Не беспокойтесь о том, есть ли у вас молозиво или нет, прикладывайте ребенка к груди по требованию. Старайтесь сразу делать это правильно, чтобы малыш полностью захватывал ареолу. Учите малыша широко открывать рот, для этого дразните его, прикасаясь пальцем или соском к подбородку или к нижней губе ребенка. При сосании вам не должно быть больно, и обратите внимание, чтобы челюсть малыша двигалась вверх и вниз, губки были развернуты, а кончик носика прижимался к груди.
Во время кормления, вне зависимости от позы, в которой вы кормите, вам должно быть удобно.Если вам хорошо, то ребенку будет тоже. Ребенок должен лежать уверенно в ваших руках, ему не так важно насколько правильно вы что-то делаете – деткам очень нужны уверенные руки родителей! При соблюдении вышесказанного, молоко придёт в нужный для ребенка момент. Сложности возникают, если у мамы до беременности были проблемы с пролактином, был длительный прием окситоцина, при разлуке после родов. Впрочем, это может и никак не повлиять – все индивидуально!
Используйте трикотажный или х/б бюстгальтер, спортивные майки поддерживающие грудь. Важно, чтобы вам было удобно и нигде не давило.
Для заживления сосков используйте 100% ланолин (пурилан) или бепантен, также можно использовать облепиховое масло. Начиная с 38 недели беременности, можно начать протирать ареолу замороженным отваром коры дуба (поочередно, то левую, то правую ареолу протираем по 2-3 секунды, повторяя 10-15 раз). Благодаря дубильным веществам и контрасту температуры, кожа на груди немного загрубеет. Обтирание хорошо продолжить и после родов, пока есть необходимость.
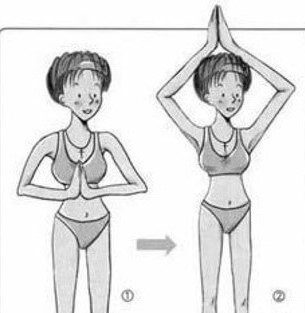
Чтобы избежать застоя в груди, с конца вторых суток старайтесь полностью исключить все горячее, ешьте и пейте все комнатной температуры. Воду лучше пить часто, но маленькими глоточками, чтобы понять потребность организма в воде. Старайтесь не пить сладких напитков (компотов, чая с сахаром и др. напитков), они требуют дополнительной жидкости. Как только начнете чувствовать, что прибывает молоко (грудь становиться горячее обычного и появляются ощущения наполнения), начинайте делать упражнения для грудной клетки. Там где есть движение – не бывает застоев! Напомню несколько упражнений, для примера: когда руки кладете на плечи и вращаете локтями от себя; руки согнуты в локтях перед собой и сжимаем ладони, также их двигаем из стороны в сторону, вверх. Кошка добрая и злая – это упражнение не только улучшит кровообращение в грудной клетке, но и поможет лучше сокращаться матке.
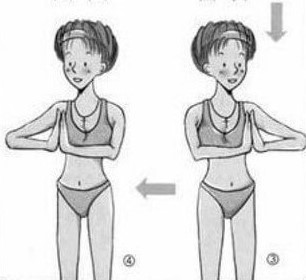
Делайте массаж груди легкими, массирующими движениями. Ребенка прикладываем к груди по требованию мамы, если он просит чаще – это здорово! Ни в коем случае не сцеживайте грудь «полностью», если вдруг возникла такая ситуация, что надо сцедить, делайте это до облегчения в груди. Но грудь при этом должна оставаться наполненной. Молоко приходит по требованию, если Вы будете сцеживать, то организм не наладит правильный ритм выработки молока, а Вы превратитесь в молочную фабрику.
Как только поймете, что молоко приходит по требованию ребенка, начинайте пить то, что хотите и той температуры, которая Вам нравится.
Личная гигиена:
Используйте х/б белье или послеродовые одноразовые трусы. Меняйте прокладки после каждого похода в туалет. Также каждый раз хорошо было бы подмыться отваром из коры дуба или тысячелистником, ромашкой. При травме промежности (разрыв или эпизиотомия), после обработки антисептиком, можно использовать ранозаживляющие мази для слизистой (масло облепихи, мазь календулы, арники, солкосерил и др.). Чаще опорожняйте мочевой пузырь, терпеть нельзя. Если вдруг Вы не чувствуете позывов, то ходите в туалет, каждые 3 часа, как по будильнику.
Полезен контрастный душ (если не на всё тело, то хотя бы на область матки). Меняйте температуру воды так, чтобы вам было комфортно, поливайте себя секунд по 30-40, при этом старайтесь не обжечься и не переохладиться.
Гимнастика:
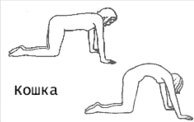
Упражнения для укрепления мышц промежности и тазового дна можно делать со 2-3 дня после родов (если нет травм, а если есть, то не раньше, чем через неделю), или когда об этом вспомните ☺. Укрепляем мышцы снизу вверх, начиная с известного упражнения Кегеля. Далее присоединяем упражнения для мышц брюшного пресса — «полоскания живота» (лежа на спине, с ногами согнутыми в коленях, одна руку положить под поясницу и далее приподнимаем таз за счет напряжения ягодичных мышц и помогая дыханием на вдохе втягиваем промежность вверх, на выдохе расслабляемся). Также полезны “скручивания” — для улучшения работы перистальтики кишечника, упражнения на четвереньках (кошка — с согнутыми коленями двигаем ногами в сторону и назад, укрепляя ягодичные мышцы, и др.). Ближе к концу первого месяца упражнения можно делать вместе с малышом.
Настроение:
Очень важен благоприятный психологический фон в семье. Хорошо, если рядом с вами первые дни будут помощники, которые смогут приготовить еду, убраться дома (но не переусердствуйте! ребенку нужна чистота, а не стерильность!). Тогда мама сможет спокойно заниматься только ребенком и собой: настраиваться на грудное вскармливание, привыкать к новой роли, и, конечно же, хорошо питаться и отдыхать — спать, когда спит малыш. Обязательно рассказывайте о своих ожиданиях и нуждах мужу — он переживает еще больший стресс, чем вы, и отцовские чувства в нем могут проснуться далеко не сразу.
Вам надо восстановиться, поэтому не спешите с гостями, эмоциональный покой сейчас важнее. Ну а если гости неизбежны (многим бабушкам, тетям, дядям и друзьям захочется полюбоваться вашим малышом), то четко оговорите время визита и помощь по приему гостей (уборка, готовка и пр). Кстати, в старину был хороший обычай — те, кто посещал семью с новорожденным, с собой приносили еду и обязательно что-то делали по дому, чтобы женщина могла спокойно заниматься ребенком. Не бойтесь просить о помощи, если она Вам нужна, друзья или близкие с радостью Вам помогут, только формулируйте конкретно, чего именно и как вы хотите.
Контрацепция после родов: оптимальный выбор
Планирование семьи и контрацепция после родов являются важными медицинскими и социальными задачами, решение которых обеспечит репродуктивное здоровье и полноценную прегравидарную подготовку, неосложненное течение последующих беременности и родов, рождение здорового потомства и предупредит наступление нежелательной беременности. Основными целями послеродового планирования семьи являются: оптимальный интервал между родами и последующей беременностью (не менее 2–3 лет), снижение материнских рисков, перинатальной и детской заболеваемости и смертности, числа медицинских абортов — все это диктует необходимость выбора оптимального метода контрацепции для пары. В статье изложены современные представления о методах послеродовой контрацепции, начиная с традиционных (лактационная аменорея, барьерная контрацепция, календарный метод) и заканчивая современными гормональными методами. Несмотря на относительную консервативность в вопросах послеродовой контрацепции в связи с возможным влиянием гормональных препаратов на плод при грудном вскармливании, в мире ведется активный поиск высокоэффективных методов обратимой контрацепции длительного действия непосредственно после родов, прежде всего внутриматочных систем и имплантатов. Выбор оптимального метода контрацепции на фоне грудного вскармливания, антенатальное и послеродовое консультирование позволят женщинам принимать обоснованное решение относительно риска незапланированной беременности, метода контрацепции и риска нарушений грудного вскармливания.
Ключевые слова: контрацепция, гормональные контрацептивы, послеродовой период, грудное вскармливание.
Для цитирования: Бахарева И.В. Контрацепция после родов: оптимальный выбор. РМЖ. Мать и дитя. 2020;3(1):31-38. DOI: 10.32364/2618-8430-2020-3-1-31-38.
Postpartum contraception: optimal choice
I.V. Bakhareva
Pirogov Russian National Research Medical University, Moscow, Russian Federation
Family planning and contraception after childbirth are important medical and social issues. Reproductive health and full preconception planning (which ensure uncomplicated course of the pregnancy), the birth of healthy children, and prevention of unintended pregnancy will be provided by addressing these issues. The major goals of postpartum family planning are optimal time between the end of the first pregnancy and the conception of the next (at least 2–3 years) as well as the reduction of maternal risks, perinatal and infant morbidity and mortality, and the rate of medical abortions. All these aspects require the choice of optimal postpartum contraception for the couple. This paper discusses current views on the methods of postpartum contraception, both traditional (i.e., lactational amenorrhea, barrier contraceptives, calendar method) and contemporary (hormonal methods). Despite being relatively conservative about postpartum contraception in view of the potential effects of hormonal agents on the child during breastfeeding, modern highly effective methods of long-acting reversible contraception immediately after childbirth (mainly intrauterine devices and implants) are being actively sought worldwide. The choice of optimal method of contraception during breastfeeding, antenatal and postpartum consultation will help decide on the potential risk of unintended pregnancy, contraception method, and the risk of breastfeeding problems.
Keywords: contraception, hormonal contraceptives, postpartum period, breastfeeding.
For citation: Bakhareva I.V. Postpartum contraception: optimal choice. Russian Journal of Woman and Child Health. 2020;3(1):–38. DOI: 10.32364/2618-8430-2020-3-1-31-38.

Введение
Проблема планирования семьи и контрацепции после родов является важной в медицинском и социальном аспек-тах [1]. Показано, что при интервале между родами и последующей беременностью более 2 лет материнская летальность снижается на 32%, а младенческая смертность — на 10%; послеродовое планирование семьи позволяет снизить на 90% частоту медицинских абортов [2]. Наступление беременности в течение года после родов сопровождается существенным увеличением риска гестационных осложнений: самопроизвольных абортов, преждевременных родов, плацентарной недостаточности, синдрома задержки роста плода [3]. Риск детской смертности в возрасте до 5 лет максимальный в случае интервала между родами и последующей беременностью менее 12 мес., снижается на 13% при интервале 24 мес., на 25% — при интервале 36 мес. [4].
Согласно анализу демографических показателей, проведенному в 27 странах, 95% женщин после родов (от 0 до 12 мес.) хотели бы избежать наступления беременности в последующие 24 мес., однако 70% этих женщин не применяют никаких методов контрацепции [5]. Согласно данным российских авторов только 48% женщин после операции кесарева сечения планируют последующие роды, а оптимальный интервал между операциями кесарева сечения, составляющий 3 года, хотят выдержать 69% пациенток [6]. Овуляция и наступление беременности возможны до восстановления менструального цикла, о чем, к сожалению, информированы не все родильницы. Эффективные и безопасные методы контрацепции позволяют не только предупредить незапланированную беременность и ее прерывание, но и дают возможность полноценно восстановить материнский организм после родов и провести необходимую прегравидарную подготовку.
В связи с изложенным контрацепция в послеродовом периоде приобретает первостепенное значение для сохранения общего и репродуктивного здоровья женщины. Однако применение адекватной послеродовой контрацепции в России не очень распространено, около 1/4 женщин в течение 1-го года после родов обращаются в медицинские учреждения для прерывания беременности. Для сравнения, в США эффективными методами послеродовой контрацепции охвачены 77,9–89,9% женщин [1]. Основными целями послеродового планирования семьи являются: оптимальный интервал между родами и последующей беременностью, снижение материнских рисков, перинатальной и детской заболеваемости и смертности, числа медицинских абортов, что диктует необходимость выбора оптимального метода контрацепции для пары в течение месяца после родов [7].
На схеме (рис. 1) представлены основные методы послеродовой контрацепции, рекомендуемые ВОЗ [8].
![Как восстановиться после родов 8 Рис. 1. Методы послеродовой контрацепции (ВОЗ, 2013) [8] Fig. 1. Methods of postpartum contraception (World Health Organization, 2013) [8]](https://www.rmj.ru/upload/medialibrary/161/31-1.png)
Послеродовая контрацепция не должна оказывать негативного влияния на грудное вскармливание в связи с его чрезвычайной важностью для здоровья малыша. Кроме того, лактация способствует хорошей инволюции матки и является методом естественной контрацепции (метод лактационной аменореи). В ряде случаев при грудном вскармливании сочетают различные методы контрацепции, что требует послеродового консультирования родильниц. При искусственном вскармливании младенца выбор метода контрацепции не ограничен и определяется предпочтениями женщины.
Методы послеродовой контрацепции
Абстиненция
Абстиненция (половое воздержание) — метод со 100% эффективностью, исключающий влияние на грудное вскармливание, но в супружеских парах обычно применяется в течение непродолжительного времени после естественных родов или оперативного родоразрешения.
Лактационная аменорея
Метод лактационной аменореи — естественный метод контрацепции, основанный на подавлении овуляции гормоном пролактином, стимулирующим лактацию. Этот метод эффективен в том случае, если лактация сопровождается аменореей, а также является полноценной без использования докорма, производится в режиме «по требованию» ребенка с оптимальными перерывами между кормлениями не более 4 ч в дневные часы и 6 ч в ночное время. Метод эффективен в первые 6 мес. после родов [9]. Если хотя бы одно из этих условий не соблюдается, необходимо использовать другие методы контрацепции [10].
Метод лактационной аменореи обладает следующими важными преимуществами: прост в применении; не оказывает отрицательного влияния на здоровье матери и ребенка; служит профилактикой послеродовых осложнений; не имеет противопоказаний; не связан с половым актом. К недостаткам этого метода относятся: ограниченная эффективность (только при неукоснительном соблюдении правил грудного вскармливания); отсутствие защиты от заболеваний, передающихся половым путем; необходимость сочетать этот метод с другими методами контрацепции при снижении количества молока и введении докорма [11].
Барьерная контрацепция
Барьерные методы контрацепции включают применение презерватива, диафрагмы или колпачка, спермицидов. Основным преимуществом применения презерватива является защита от инфекций, передаваемых половым путем, кроме того, метод прост в применении, не влияет на лактацию и здоровье ребенка, может применяться сразу после родов и сочетаться с другими методами (например, с календарным методом).
Диафрагма и колпачок вводятся за 20–30 мин до полового акта, они препятствуют проникновению сперматозоидов в цервикальный канал, однако применение этих средств барьерной контрацепции возможно только по окончании послеродового периода (6 нед. после родов), с обязательным определением нужного размера. В сочетании с лактационной аменореей эффективность метода повышается до 80–90% [12]. Диафрагму обычно применяют в сочетании со спермицидами, удалить ее необходимо через 6–24 ч после полового акта, т. к. при более длительном применении возникает риск восходящей инфекции.
Местное использование кремов, таблеток, суппозиториев, гелей, содержащих спермициды (миристалкония хлорид, бензалкония хлорид, ноноксинол), возможно при возобновлении сексуальных отношений на фоне грудного вскармливания, эти средства можно сочетать с другими методами контрацепции. Крем, таблетки или суппозитории вводят за 5–20 мин до полового акта (точное время указано в инструкции к конкретному препарату). Контрацептивный эффект наступает через несколько минут после введения и продолжается от 1 до 6 ч в зависимости от типа препарата. Эффективность метода при правильном применении достигает 95%. Преимуществом этих средств является образование дополнительной смазки при сухости во влагалище, часто встречающейся в период лактации.
При послеродовом консультировании пациенток необходимо предупреждать об ограниченной эффективности барьерных методов контрацепции по сравнению с гормональными, внутриматочными и необратимыми методами.
Гормональная контрацепция
Методы гормональной контрацепции в послеродовом периоде включают использование гестагенсодержащих и комбинированных эстроген-гестагенных препаратов. Контрацептивный эффект препаратов, содержащих чистые гестагены, основан на уменьшении количества и повышении вязкости слизи шейки матки (что препятствует проникновению в матку сперматозоидов). Комбинированные гормональные контрацептивы, содержащие эстрогены и гестагены, подавляют рост и созревание фолликулов, препятствуют овуляции и имплантации эмбриона [13].
Противоречивы сообщения о влиянии гормональных контрацептивов на количество грудного молока. Если в более ранних исследованиях сообщалось об уменьшении лактации на 12% при назначении гестагенсодержащих оральных контрацептивов по сравнению с плацебо и снижении продукции грудного молока на 41,9% у матерей через 6 нед. приема комбинированных оральных контрацептивов (КОК) [14], то в недавнем контролируемом рандомизированном исследовании, проведенном среди кормящих женщин после 42 дней послеродового периода (в различных группах применялись: КОК, содержащие 150 мкг левоноргестрела и 30 мкг этинилэстрадиола; внутриматочная терапевтическая система с левоноргестрелом; имплантат с этоногестрелом; медьсодержащая внутриматочная система), выраженного отрицательного влияния на лактацию не выявлено [15]. Однако пациенток рекомендуется предупреждать о возможности уменьшения лактации при употреблении гормональных контрацептивов, особенно при начале их употребления в первые месяцы после родов [16].
Гестагенсодержащие препараты (чистые гестагены). К препаратам, содержащим только гестагены, относятся оральные контрацептивы — таблетки или мини-пили, и прогестагены пролонгированного действия. Теоретически нецелесообразно начинать прием гестагенов в первые 48 ч после родов, т. к. снижение уровня прогестерона является одним из патогенетических механизмов лактогенеза [17].
Прием оральных контрацептивов данной группы рекомендуется начинать через 6 нед. после родов, принимать ежедневно без перерывов в одно и то же время. При несоблюдении правил приема эффективность данного метода резко снижается, при правильном и регулярном применении эффективность достигает 98%. В 2010 г. был сделан системный обзор применения чистых прогестагенных контрацептивов после родов, в который вошли 5 рандомизированных контролируемых и 38 наблюдательных исследований. Было показано, что при начале приема после 6 нед. послеродового периода отсутствует негативное влияние на грудное вскармливание детей до 12 мес. жизни, содержание иммуноглобулинов и половых гормонов у детей [18].
Мини-пили не оказывают отрицательного влияния на качество, количество грудного молока и продолжительность лактации, а также на здоровье матери и ребенка. Способность к зачатию восстанавливается сразу после отмены препарата. Противозачаточный эффект снижается при нарушении режима приема препарата, а также при приеме некоторых антибиотиков, противосудорожных и седативных препаратов, что требует применения дополнительных методов контрацепции.
Прогестагены пролонгированного действия включают инъекционные контрацептивы и гормональные имплантаты. Инъекционные контрацептивы (например, депо медроксипрогестерона ацетата, DMPA) представляют собой раствор, содержащий гестаген, при внутримышечном введении создается депо препарата, обеспечивающее контрацепцию на 8–12 нед. Обзор E.A. Brownell et al. (2012) ранних проспективных исследований использования DMPA после родов, согласно которым препарат не оказывает влияния на вес плода, количество и качество грудного молока, а также необходимость докорма, указывает на методологические ошибки в проведении этих исследований [19].
В другом исследовании, проведенном в 2014 г. среди родильниц с низким уровнем достатка в семье, было показано, что 31,3% женщин с целью послеродовой контрацепции был назначен препарат депо медроксипрогестерона ацетата, при этом в большинстве случаев препарат был введен до выписки из госпиталя, т. е. при определенных обстоятельствах пролонгированные гестагены назначают непосредственно после родов. В этом исследовании авторы, изучая связь между применением DMPA и лактацией, доказали, что применение препарата не влияет на грудное вскармливание [20].
В проспективном контролируемом исследовании 150 женщин, получивших DMPA после начала лактации, но до выписки из госпиталя (2–10-е сут после родов), в сравнении со 100 женщинами без гормональной контрацепции в течение 6 мес. не было выявлено различий в количестве и качестве грудного молока и показателях роста новорожденных [21].
Гестагенсодержащие имплантаты в виде капсул вводят в область предплечья подкожно, гормон выделяется с постоянной скоростью в течение 5 лет, после чего контрацептивный эффект резко снижается. Капсулы имплантатов могут быть силастиковыми (подлежат удалению при необходимости или через 5 лет) и биоразлагаемыми, которые разрушаются под действием ферментов организма. Восстановление менструального цикла и способности к зачатию происходит в течение года после прекращения контрацепции. Эффективность прогестагенов пролонгированного действия составляет 99%. Возможно введение имплантатов непосредственно в первые сутки после родов [22]. В исследовании M.B. Brito et al. было проведено сравнение применения этоногестрел-рилизинг-имплантата, введенного через 1–2 дня после родов, и депо медроксипрогестерона ацетата, который был введен через 6 нед. послеродового периода. У новорожденных матерей с имплантатами отмечалась тенденция к большей прибавке веса в первые 6 нед., однако средняя продолжительность исключительно грудного вскармливания статистически достоверно не различалась [23].
В исследовании S.E. Gurtcheff et al. сравнивали влияние имплантата на грудное вскармливание и состояние младенцев при его раннем (1–3 дня после родов) и отсроченном введении (4–8 нед.), статистически значимых различий в продолжительности грудного вскармливания, количестве молока и росте детей не выявлено [24].
Комбинированные эстроген-гестагенные препараты. После прекращения грудного вскармливания, а также в том случае, если женщина вообще не кормила грудью, рекомендуется переходить на комбинированные препараты, содержащие эстрогены и гестагены. К ним относятся: КОК, принимаемые ежедневно по месячным циклам, пролонгированным циклам или в непрерывном режиме; трансдермальные пластыри (применяемые еженедельно); комбинированные контрацептивные вагинальные кольца (применяемые ежемесячно). Эстрогены влияют на количество и качество грудного молока, уменьшают продолжительность лактации. Способность эстрогенов уменьшать продукцию грудного молока подтверждается историческим использованием больших доз эстрогенов сразу после родов с целью подавления лактации, однако получены данные о высоком риске тромботических осложнений в этот период [25]. В Кохрейновском обзоре методов подавления лактации представлены результаты 7 исследований с применением различных эстрогенсодержащих препаратов, приводящих к существенному уменьшению лактации в течение 7 дней послеродового периода [26].
В систематический обзор 2010 г. по назначению КОК при грудном вскармливании вошли только 3 рандомизированных контролируемых и 4 наблюдательных исследования. В 3 рандомизированных контролируемых исследованиях было показано снижение средней продолжительности грудного вскармливания у женщин, применяющих КОК, и уменьшение количества грудного молока (необходимость докорма). Другого негативного влияния на здоровье детей не выявлено [27].
При назначении эстрогенсодержащего контрацептива необходимо выбирать препарат с минимальной дозой эстрогена, начинать его прием как можно позже после родов и лишь при установившейся лактации. Кроме того, эстрогенсодержащие препараты противопоказаны в первые несколько недель после родов вследствие высокого риска венозных тромбозов и тромбоэмболии легочной артерии. При назначении эстрогенсодержащих препаратов необходимо исключить наличие у женщины противопоказаний (тромбоэмболии в анамнезе, гормонально-зависимые опухоли, прогрессирующие заболевания печени, серповидноклеточная анемия, сосудистые заболевания мозга, перенесенный инфаркт миокарда и ишемическая болезнь сердца) и выявить факторы риска (перенесенные тромбозы и тромбоэмболии, нарушения функции печени, гепатиты, заболевания желчного пузыря, хроническая артериальная гипертензия, сахарный диабет, эпилепсия, язвенный колит, аллергические реакции, миома матки, хронические заболевания почек). Абсолютные и относительные противопоказания для кормящих женщин такие же, как и для некормящих.
В современных КОК доза эстрогенов составляет от 10 до 35 мкг/сут. В Кохрейновском обзоре было проведено сравнение контрацептивной эффективности препаратов, содержащих <20 мкг и >20 мкг эстрогена, при этом значимых различий не выявлено. Эта информация подтверждает эффективность более низких доз эстрогенов, для кормящей матери это важно, чтобы свести к минимуму возможные побочные эффекты [28].
Эффективность КОК при правильном и регулярном применении составляет 100%, после прекращения приема препарата способность к зачатию быстро восстанавливается. Кроме того, прием КОК предотвращает развитие некоторых заболеваний женских половых органов и молочных желез.
Сравнение чистых гестагенных контрацептивов и КОК. В недавнем исследовании при сравнении 63 матерей, получавших гестагенсодержащие препараты (35 мкг гестагена), и 64 матерей, получавших КОК (35 мкг этинилэстрадиола) с 2 до 8 нед. после родов, авторы не выявили существенных различий в количестве женщин, продолжающих грудное вскармливание через 8 нед. после родов (63,5% при назначении гестагенов против 64,1% при назначении КОК). В группе, получавшей гестагены, 44% от числа сохранивших лактацию вскоре прекратили грудное вскармливание вследствие постоянной недостаточной лактации, этот показатель в группе, получавшей КОК, составил 55%. В группе с чистыми гестагенами 23% женщин и 21% женщин в группе с КОК, напротив, прекратили прием контрацептивов по причине негативного влияния препаратов на продукцию грудного молока [29].
Методы экстренной контрацепции
Экстренную контрацепцию применяют после случайных сексуальных отношений, изнасилований, в случае повреждения презерватива или нарушения режима приема КОК. Экстренная контрацепция эффективна в течение 72 ч, максимум 120 ч после незащищенного полового акта. В качестве экстренной контрацепции можно использовать:
КОК в большой дозировке;
препараты, содержащие только гестаген, где действующее вещество также содержится в большой дозировке (левоноргестрел 750 мкг);
антагонисты прогестерона, которые прерывают овуляцию и вызывают выделения, подобные менструальным;
экстренное введение внутриматочного контрацептива (ВМК).
Посткоитальная установка медьсодержащего ВМК не оказывает влияния на лактацию, при этом имеет преимущества продолжающейся контрацепции. Показано, что препараты, содержащие левоноргестрел, более эффективны, чем КОК, и реже вызывают тошноту и рвоту [30]. Кроме того, теоретически препараты, содержащие левоноргестрел, в меньшей степени оказывают влияние на лактацию. В фармакологическом исследовании 12 кормящих женщин было установлено, что после приема матерью 1,5 мг левоноргестрела предполагаемое воздействие на ребенка составило 1,6 мкг в день приема препарата [31]. В единственном наблюдательном исследовании — сравнении применения чистых гестагенов и эстрогенсодержащих препаратов для посткоитальной контрацепции было показано отсутствие выраженного побочного влияния обеих групп препаратов на грудное вскармливание [32].
Учитывая сходную эффективность препаратов, меньшую частоту тошноты и рвоты, а также отсутствие негативного влияния эстрогенов, применение левоноргестрела с целью экстренной контрацепции у кормящих женщин предпочтительнее, чем применение КОК.
Применение мифепристона и улипристала при лактации недостаточно изучено. Эффективность применения мифепристона (антипрогестерона) для посткоитальной контрацепции сходна или выше (в зависимости от дозы) эффективности левоноргестрела. В небольшом исследовании было показано, что при применении мифепристона его уровень в грудном молоке небольшой (относительная доза, которую получает ребенок, составляет максимум 1,5%) и не оказывает отрицательного влияния на организм грудного ребенка [33]. Улипристал является селективным модулятором рецепторов прогестерона, его применение у кормящих матерей не изучено.
Внутриматочные системы
Внутриматочные системы являются одним из наиболее часто используемых методов контрацепции в мире. Частота их применения в США составляет 6%, в других странах она достигает 80% от всех методов контрацепции [34].
Гормональные и негормональные внутриматочные системы (ВМС) доступны и обладают различным спектром побочных эффектов. Использование прогестин-высвобождающих ВМС приводит к снижению менструальной кровопотери, хотя в первое время после введения у женщины могут отмечаться ациклические кровяные выделения. Этот побочный эффект обычно отмечается в первые 6 мес. и со временем проходит. Применение медьсодержащих ВМС часто сопровождается нарушениями менструального цикла [35].
В сравнительном рандомизированном исследовании влияния на грудное вскармливание гестаген- или медьсодержащих ВМС, установленных через 6–8 нед. после родов, авторы не выявили различий в продолжительности грудного вскармливания, росте ребенка и его развитии в течение 1 года после родов [36]. Однако сравнительный анализ применения левоноргестрелсодержащей ВМС сразу же после родов и через 6–8 нед. после родов показал, что при раннем введении ВМС продолжительность грудного вскармливания была меньше [37].
В настоящее время во многих зарубежных работах исследуется вопрос применения высокоэффективных методов обратимой контрацепции длительного действия (long-acting reversible contraception, LARC) непосредственно после родов, прежде всего ВМС и имплантатов, что требует антенатального консультирования пациенток относительно всего спектра доступных вариантов контрацепции с акцентом на методы LARC и решения этого вопроса сразу после родоразрешения [38–40]. Однако на сегодняшний день применение метода имеет много ограничений и препятствий, в т. ч. финансовых (стоимость препарата, доступность непосредственно после родов, антенатальное консультирование, тренинги персонала родильных домов) [41].
В систематическом обзоре 18 исследований послеродового применения левоноргестрелсодержащей ВМС было показано, что ее применение в течение 48 ч после родов является безопасным методом контрацепции [42]. Однако частота экспульсии при введении ВМС сразу после рождения последа или в интервале до 48 ч после родов выше, чем при введении через 4–6 нед. после родов. Введение левоноргестрелсодержащей ВМС во время кесарева сечения сопровождается более низкой частотой экспульсии по сравнению с введением в ходе вагинального родоразрешения [42].
В недавнем систематическом обзоре показано, что внутриматочная контрацепция является оптимальным вариантом LARC для кормящих женщин после кесарева сечения [43].
К преимуществам применения ВМС относятся: отсутствие отрицательного влияния на лактацию и здоровье ребенка; немедленное обеспечение контрацептивного эффекта; длительное (до 5 лет) предохранение от беременности; возможность удаления ВМС в любой момент; быстрое восстановление способности к зачатию после удаления ВМС. Показано, что применение левоноргестрелсодержащей ВМС и чистых гестагенных препаратов снижает риск послеродовой депрессии на 35–44% [44].
Осложнения, связанные с ВМС, включают перфорацию матки, неэффективную контрацепцию (наступление беременности), меноррагии, боли в низу живота, восходящее инфицирование, неправильное положение в полости матки, экспульсию (2–10% в течение первого года). Имеются данные об увеличении частоты перфорации матки при введении ВМС у кормящих женщин [45].
Хирургическая стерилизация
Хирургическая стерилизация (женская и мужская) — метод необратимой контрацепции, при котором оперативным путем проводятся перевязка, пересечение, наложение клемм или окклюзия маточных труб (у женщин) или перевязка семявыносящих протоков (у мужчин). Медицинская стерилизация как метод контрацепции проводится в соответствии с законодательством РФ об охране здоровья граждан [46].
Женская стерилизация проводится во время оперативного родоразрешения или после родов по желанию женщины с применением различной хирургической техники и анестезии (перевязка и пересечение маточных труб во время кесарева сечения, лапароскопическая перевязка маточных труб, гистероскопическая окклюзия маточных труб) [47]. Эффективность метода — 100%.
Мужская стерилизация (вазэктомия) заключается в хирургической перевязке семявыносящих протоков под местной анестезией, метод не влияет на мужскую потенцию. Для контроля эффективности операции исследуется спермограмма, подтверждающая отсутствие сперматозоидов в эякуляте. Эффективность метода составляет 100% [48].
Естественный (календарный) метод
Естественный (календарный) метод планирования семьи основан на периодическом воздержании в благоприятные для зачатия дни и может быть применен только при регулярном менструальном цикле. Так, овуляторный метод (Биллингса) обычно не рекомендуется использовать после родов, т. к. трудно определить срок овуляции и первой менструации. Эффективность метода составляет не более 50% при правильном его выполнении, метод требует специального консультирования пары [49].
Ниже приведены правила выбора оптимального метода контрацепции после родов (табл. 1).
![Как восстановиться после родов 9 Таблица 1. Выбор оптимального метода контрацепции после родов (ВОЗ, 2013) [8] Table 1. The choice of optimal method of postpartum contraception (World Health Organization, 2013) [8]](https://www.rmj.ru/upload/medialibrary/a7e/31-2.png)
Заключение
Во время грудного вскармливания закономерно возрастают потребности женщины в питательных веществах, недостаток витаминов и микроэлементов снижает выработку молока и ухудшает его качество. При назначении после родов гормональных методов контрацепции следует учитывать их влияние на метаболические процессы, в частности, прогестагены снижают количество эстрогеновых рецепторов в тканях (down-regulation), могут влиять на активность ферментов печени, зависимых от цитохрома P-450, что отражается на активности ряда метаболических процессов в организме [1]. Одним из метаболических эффектов гормональных контрацептивов является негативное влияние на углеводный обмен — повышение инсулинорезистентности. При приеме гормональных контрацептивов изменяется содержание витаминов и микроэлементов крови: уровни рибофлавина (В2), пиридоксина (В6), цианокобаламина (В12) и цинка снижаются. Кроме того, на фоне приема противозачаточных препаратов организм подвергается повышенному окислительному стрессу. Поэтому во время лактации, особенно при применении гормональных методов контрацепции, необходимо назначение витаминно-
минеральных комплексов.
В настоящее время увеличивается число матерей, ориентированных исключительно на грудное вскармливание. Необходимо в современных условиях на больших популяциях оценить эффективность метода лактационной аменореи. Существует необходимость более детальных проспективных исследований, касающихся влияния современных гормональных контрацептивов на грудное вскармливание в краткосрочной перспективе и возможного воздействия на ребенка экзогенных гормонов в долгосрочной перспективе. Следует учитывать исключительную важность грудного вскармливания и возможное негативное влияние гормональной контрацепции на количество молока, особенно при раннем начале гормональной контрацепции после родов. Необходимо уделять внимание как антенатальному, так и послеродовому консультированию, полученная информация позволит женщинам принимать обоснованное решение относительно риска незапланированной беременности, выбора метода контрацепции и риска нарушений грудного вскармливания.
Сведения об авторе:
Бахарева Ирина Викторовна — д.м.н., профессор кафедры акушерства и гинекологии лечебного факультета, ODCID iD 0000-0002-3078-0744.
ФГБОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России. 117997, Россия, г. Москва, ул. Островитянова, д. 1.
Контактная информация: Бахарева Ирина Викторовна, e-mail: iribakhareva@yandex.ru. Прозрачность финансовой деятельности: автор не имеет финансовой заинтересованности в представленных материалах или методах.
Конфликт интересов отсутствует. Статья поступила 10.12.2019.
About the author:
Irina V. Bakhareva — MD, PhD, Professor of the Department of Obstetrics and Gynecology, ODCID iD 0000-0002-3078-0744.
Pirogov Russian National Research Medical University.
1, Ostrovityanov str., Moscow, 117997, Russian Federation.
Contact information: Irina V. Bakhareva, e-mail: iribakhareva@yandex.ru. Financial Disclosure: author has no a financial or property interest in any material or method mentioned. There is no conflict of interests. Received 10.12.2019.
alt=»Лицензия Creative Commons» width=»»/>
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Источник https://mamako.ru/blog/beremennim/kak-vosstanovitsya-posle-rodov/
Источник https://center-akusherstva.ru/biblioteka/vosstanovlenie-posle-rodov-pervye-chasy/
Источник https://www.rmj.ru/articles/ginekologiya/Kontracepciya_posle_rodov_optimalynyy_vybor/
Источник