Как быстро забеременеть

Когда решение стать родителями принято, многие пары ищут пути, как быстро забеременеть, чтобы сделать свою мечту реальностью. Но зарождение новой жизни — процесс сакральный и до конца не изучен. Вместе со специалистами Women First разбираемся в том, что надо делать, чтобы забеременеть, и существуют ли факторы, которые могут повысить шансы забеременеть.
Подготовка и стратегия 1
Первое, что нужно сделать, чтобы забеременеть, — это подготовиться к беременности. Причем это касается не только будущей мамы, но и папы.
Обоим партнерам рекомендуется пройти диспансеризацию, а также обследоваться на половые инфекции (включая скрытые), так как они могут сказаться не только на зачатии, но и на здоровье будущего малыша. По результатам обследования врач даст персональные рекомендации, подскажет благоприятные дни для зачатия ребенка и сделает назначения.
Как правило, всем женщинам рекомендуется начать прием фолиевой кислоты за 3 месяца до беременности и продолжать пить добавку после ее наступления. Это связано с тем, что фолиевая кислота (витамин B9) не синтезируется в организме, но это вещество необходимо для правильного формирования плаценты и нервной трубки (впоследствии она развивается в центральную нервную систему малыша). Если женщина до зачатия накопит фолиевую кислоту в организме, это благоприятно скажется на здоровье ребенка.
Что еще нужно сделать, чтобы забеременеть и сократить риски осложнений? Будущей маме рекомендуется:
- отказаться от вредных привычек;
- перейти на сбалансированное питание;
- больше гулять на свежем воздухе;
- постараться свести к минимуму стрессовые нагрузки.
Будущему папе также стоит знать о том, как увеличить шанс забеременеть. Заблаговременно до зачатия мужчинам следует:
- Не носить тесное нижнее белье, так как передавливание может негативно сказаться на кровообращении половых органов. Кроме того, стоит отдавать предпочтение натуральным тканям, чтобы не допускать перегрева.
- Постараться не допускать действия излучения на область таза — не держать ноутбук на коленях, не носить смартфон в кармане брюк.
- Отказаться от посещения сауны и парилки. Как мы уже говорили выше, нагрев снижает качество спермы.
- Исключить алкоголь и спиртное, так как они снижают шансы зачатия и могут сказаться на здоровье ребенка.
Время для зачатия 2
После пройденного обследования и подготовки встает закономерный вопрос: «как забеременеть быстро и эффективно?» Дело в том, что гарантировать зачатие строго в определенный день невозможно. Даже у совершенно здоровых партнеров могут быть неудачные попытки в течение нескольких циклов. Это не повод для отчаяния или паники. Иногда может потребоваться полгода-год, чтобы чудо произошло. Тем не менее, есть несколько рекомендаций, как увеличить шансы забеременеть.
Выбирайте лучшие дни для зачатия. Это период овуляции, когда зрелая яйцеклетка выходит из яичника. В большинстве случаев это происходит в середине менструального цикла, примерно на 14 день от его начала. Срок жизни яйцеклетки — один-два дня. Это самые благоприятные дни для зачатия ребенка.
Но нужно помнить, что описанный механизм работает в идеале. На практике есть случаи, когда овуляции не происходит или она приходится на другие дни. Сильные нагрузки на организм, нервное напряжение, болезни, гормональные сбои могут влиять на овуляцию.
Более точный способ определить, в какие дни цикла можно забеременеть, — это использование тест-систем. Они точно показывают наступление овуляции. Более того, по данным тестов можно сделать вывод о том, была ли овуляция в этом цикле.
Еще один метод определения овуляции — проведение УЗИ. Его обычно назначают, если беременность не наступает достаточно долго.
Как быстро забеременеть: условия зачатия 1
Итак, вы определили дни, когда лучше зачать ребенка. Теперь разбираемся, как правильно подойти к процессу?
Качество и активность спермы (жидкости, в которой находятся сперматозоиды) влияет на вероятность наступления беременности. При слишком частых семяизвержениях снижается качество спермы, поэтому не нужно просить партнера заниматься сексом чересчур часто. Это совсем не то, что нужно сделать, чтобы забеременеть. При таком подходе больше вероятность, что в паре возникнет психологическое напряжение. Однако нельзя упустить лучшие дни для зачатия ребенка. Активность спермы сохраняется в течение трех суток, поэтому занимайтесь любовью 2-3 раза в неделю. Главное — делайте это в хорошем настроении и с удовольствием. Поверьте, эмоциональный фон тоже сказывается на вероятности зачатия.
А вот еще несколько нюансов того, как забеременеть быстро и эффективно:
- После секса женщине нужно 10-15 минут спокойно полежать. Можно приподнять ноги и бедра, чтобы сперматозоиды быстрее передвигались в тело матки. Это не обязательно, но в любом случае лучше не вставать сразу после полового акта.
- Если вы определили дни, когда лучше беременеть, то постарайтесь полноценно отдыхать и избегать переутомления в этот период.
Здоровье партнеров 1
Один из способов того, как повысить шансы забеременеть, — это сбалансировать свой рацион. Изменение питания не является прямым способом быстро забеременеть, но оно комплексно влияет на весь организм. Правильное меню положительно сказывается на здоровье обоих партнеров. Это хорошо не только для работы репродуктивных систем, но и для ребенка.
Что надо делать, чтобы забеременеть, если у будущей мамы есть лишний вес или заболевания, и она принимает лекарства:
- Обратитесь к диетологу, чтобы разработать диету для снижения веса, но при этом без риска дефицита полезных веществ и микроэлементов. При беременности лишние килограммы — это не вопрос эстетики. Это вопрос вынашивания. Беременность ведет к увеличению нагрузки на все органы женщины, а при лишнем весе эта нагрузка возрастает сильнее и повышает риски осложнений. 3
- Если женщина принимает препараты, то необходимо обязательно проконсультироваться с врачом о том, как они влияют на беременность. При хронических заболеваниях нужно пройти тщательное обследование. По его результатам специалист сможет сказать, когда лучше беременеть, чтобы снизить вероятные осложнения.
Еще один важный момент связан с физической активностью. Занятия спортом — это несомненный плюс для поддержания здоровья, но чтобы забеременеть быстро и эффективно, нельзя изнурять себя чересчур интенсивными тренировками. Организм при таком режиме отдает все ресурсы на восстановление. Совсем отказываться от занятий не нужно, просто стоит пересмотреть план тренировок и перейти на щадящие нагрузки.
И, конечно, напомним еще раз о том, что будущим родителям нужно отказаться от вредных привычек. Делать это лучше заранее, потому что процесс не всегда происходит быстро.
Дышите глубже — вы взволнованы 4
Что нужно сделать, чтобы забеременеть? Этот вопрос может стать назойливым раздражителем. Особенно, если зачатие не произошло с первой попытки. В итоге женщина может испытывать стресс. А это вред для ее здоровья. Попробуйте отпустить ситуацию и настроиться на позитивный лад.
Сконцентрируйтесь на себе, на том, что вам нравится, и запаситесь терпением. Все женщины уникальны. Если вы где-то прочли или услышали о том, как кому-то удалось забеременеть с первого раза после месячных, не стоит расстраиваться и считать проблемой то, что у вас так не получилось. Чем меньше вы нервничаете, тем выше шансы быстро забеременеть и выносить ребенка без осложнений.
Конечно, невозможно воспитать в себе безудержного оптимиста, но это и не требуется. Ваша задача — научиться избегать стресса и его негативного воздействия. А для этого важно сохранять спокойное расположение духа. Не пытайтесь контролировать все и сразу, позвольте себе и другим иногда ошибаться, принимайте то, что дает вам жизнь, как ценный урок. Здоровая психика нужна не меньше, чем хорошее здоровье.
Советы китайской медицины
Хотя точного ответа на вопрос «что надо делать, чтобы забеременеть» не существует, китайская медицина предлагает несколько советов о том, как приблизить долгожданный момент.
Кровоснабжение репродуктивных органов должно быть хорошим. Согласно представлению китайцев, стресс направляет кровь в конечности для защиты и бегства. В этом совете кроется философское понимание энергии тела: для успешного зачатия кровь нужно перенаправить к половым органам, для чего нужно успокоиться, перестать находиться в стрессе. Массаж и йога также помогут в этом деле.
Восстановите гормональный баланс. Здравый и обусловленный прагматикой совет. Пока организм испытывает гормональный дисбаланс, у женщины будут проблемы с овуляцией, без которой быстро забеременеть не получится.
Следите за эмоциональным здоровьем. Китайская традиционная медицина связывает способность к зачатию с состоянием печени и легких. Печень — носитель разочарования, гнева, желания. Легкие — обитель отрицательных эмоций, печали. Именно в этих органах, по мнению китайцев, может образоваться застой энергии ци (энергии жизни), что помешает зачатию ребенка. Чтобы позволить энергии свободно перемещаться от органа к органу и обеспечивать равновесие организма, рекомендуется успокаивать дух медитацией и йогой.
Слушайте свой организм. Иногда он сам подсказывает, что нужно сделать, чтобы забеременеть. Следите за своим циклом, чтобы не пропустить овуляцию. Для этого можно по старинке измерять базальную температуру, а можно воспользоваться специальным тестом. А еще необходимо убедиться в том, что ваше тело готово к зачатию. Одновременное следование модным представлениям о красоте и желание стать матерью могут мешать друг другу. Иногда поддержание внешней красоты и активного образа жизни отнимает у женщины слишком много времени, тогда как будущая мать должна заботиться о своем здоровье для ребенка.
Не зацикливайтесь на идее о ребенке. Постоянные возвращение мыслей к этой теме не повлияет на то, как быстро вы сможете забеременеть. Зато стрессовый фактор в свою жизнь таким способом добавить легко. Если проблему можно решить — о ней не стоит беспокоиться. Если решения нет — проблема тем более не стоит тревоги. Не забывайте о том, что все лучшее приходит тогда, когда вы к этому по-настоящему готовы. Спланировать, когда лучше беременеть по календарю невозможно, и это нормально. Избегайте стресса и сохраняйте внутреннее спокойствие, чтобы счастливый момент наступил вовремя.
Полезный совет, как повысить шансы забеременеть: мужчине после консультации с врачом можно принимать специальные комбинации для улучшения качества спермы. На сперматогенез влияет множество факторов, включая вредные привычки, стрессы, действие неблагоприятной среды. Организм не всегда может справиться с этим влиянием, поэтому ему требуется поддержка в виде антиоксидантов и необходимых микроэлементов. Все эти вещества содержит БАД ПРОфертил®, который выпускается в Австрии по стандартам GMP. Формула добавки защищена патентами в Евросоюзе, Евразии и США.
При не вынашивании беременности уровень фрагментации в среднем в 12 раз выше, чем у здоровых пар. Средство содержит необходимые для нормального сперматогенеза вещества, помогая улучшить качество спермы и зачать ребёнка. Оно снижает фрагментацию ДНК сперматозоидов — показатель, который, по статистике, повышен в 70% случаев.
Несовместимость партнеров при зачатии: виды проблемы и способы их решения

О несовместимости партнеров как причине нарушения репродуктивной функции медицинское сообщество заговорило не так давно – в середине прошлого века. Именно в этот период активно развивается генетика, изучается работа иммунной системы, благодаря чему стали понятны некоторые факторы, которые могут быть препятствием к зачатию либо способствуют самопроизвольному прерыванию беременности на ранних сроках.
Под несовместимостью подразумевают конфликт генетических материалов мужчины и женщины, чаще всего иммунной природы. Однако при попытке завести ребенка с другим – совместимым – партнером, оба таких проблем не испытывают. Каких-либо других проявлений или симптомов такое состояние не имеет. При качественном или количественном изменении хранящихся в хромосомах генов говорят о генетической несовместимости в паре.
В чем причины несовместимости?
Спровоцировать данную разновидность бесплодия могут:
- аутоиммунные заболевания (ситуация, когда собственный иммунитет начинает бороться с организмом);
- браки между близкими родственниками;
- генетические нарушения;
- наличие антиспермальных тел.
При генетической несовместимости в процессе деления ядер сперматозоидов и яйцеклеток велик риск появления клеток с неправильным набором хромосом. Генетическая несовместимость возникает по причине:
- кровосмешения (браки между близкими родственниками);
- наследственных патологий;
- сильной дозы облучения;
- плохой экологической обстановки.
С возрастом риск появления хромосомных мутаций у женщин увеличивается, особенно после 40 лет.
Диагностика и терапия несовместимости
При тяжелых генетических нарушениях организм сам отторгает эмбрион с мутациями, как следствие – замершая беременность, выкидыш. Если такая ситуация происходит вторично, требуется помощь генетика. В рамках консультации могут быть назначены:
- экспертная спермограмма;
- кариотипирование;
- тест на мутации в конкретных генах;
- FISH-исследование половых клеток.
К сожалению, не всегда перечисленные способы диагностики помогают выявить причину несовместимости. В таких случаях может быть проведен детальный ДНК-тест – дорогостоящий, но очень эффективный способ выяснения причины бесплодия.
Иммунологическое бесплодие
Иммунное отторжение плода – одна из распространенных причин выкидышей. В нормальном состоянии после зачатия иммунитет женщины не реагирует на антигены второго родителя, присутствующие в зародыше. Если есть иммунная несовместимость, организм матери воспринимает плод как инородное тело и отторгает его. Такую ситуацию могут спровоцировать:
- аутоиммунные процессы;
- эндокринные нарушения;
- хронические воспаления слизистой оболочки матки.
Способы борьбы с несовместимостью
Если диагностировано иммунное бесплодие, может быть проведена лимфоцитоиммунотерапия, которую сочетают с приемом гормонов. Основная цель лечения – изменить иммунный ответ организма матери на эмбрион.
При выявлении антиспермальных тел терапия предполагает ведение половой жизни с применением барьерной контрацепции в течение отведенного врачом времени. Параллельно назначается иммунотерапия аллергенами.
В случае генетической несовместимости показано применение ВРТ.
Можно ли проводить ЭКО при несовместимости?
ЭКО – это реальный шанс для пар с подобными проблемами стать родителями здоровых малышей. Технология позволяет свести практически к нулю негативное влияние мешающих зачатию факторов.
Вся информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста.
Женское бесплодие — симптомы и лечение
Что такое женское бесплодие? Причины возникновения, диагностику и методы лечения разберем в статье доктора Титова С.Ю., гинеколога со стажем в 26 лет.
Определение болезни. Причины заболевания
Бесплодие (Female infertility) — это заболевание, при котором беременность не наступает после 12 месяцев регулярной половой жизни без использования контрацептивов. Для женщин старше 35 лет диагноз «бесплодие» ставят через шесть месяцев.
Диагностика и лечение по поводу бесплодия могут быть начаты не ранее, чем через год после первых попыток забеременеть. Для женщин старше 35 лет срок сокращается до полугода.
Распространённость
Среди женщин 15-44 лет, когда-либо бывших замужем, диагноз «бесплодие» был поставлен:
- в 20-24 года — 1,7 %;
- в 25-29 лет — 3,3 %;
- в 30-34 года — 6,3 %;
- в 35-39 лет — 6 %;
- в 40-44 лет — 5,8 % [14] .
В Российской Федерации, по разным данным, бесплодны от 15 до 24 % браков. Точных данных нет, но врачи даже на основе имеющихся бьют тревогу [1] [3] [4] [6] .
Основные причины бесплодия у женщин
К бесплодию могут приводить как врождённые, так и приобретённые заболевания:
- Врождённые заболевания (пороки развития половых органов):
- гипоплазия матки (размеры матки меньше, чем должны быть в норме);
- удвоение матки;
- перегородки полости и шейки матки.
- Воспалительные заболевания, приводящие к непроходимости маточных труб (самая частая причина бесплодия): ;
- воспаление полости матки; — воспаление придатков матки; или хламидиозная инфекция.
- Другие заболевания и операции:
- новообразования матки и эндометрия — миомы матки, полипы эндометрия и цервикального канала;
- нарушение работы органов, вырабатывающих гормоны (гипофиза, гипоталамуса, яичников, щитовидной железы, надпочечников);
- аборты и операции на матке и придатках [1][3][4][6] .
Вторичное бесплодие — это состояние, когда женщине не удаётся зачать ребёнка, хотя раньше она была беременна. Причины вторичного бесплодия зачастую связаны с возрастом и перенесёнными заболеваниями.
Бесплодие от противозачаточных таблеток
В подавляющем большинстве случаев комбинированные оральные контрацептивы (КОК) к бесплодию не приводят. Осложнения после их приёма развиваются крайне редко и выражаются в том, что у женщины прогрессируют заболевания, которые были до приёма КОК: эндометриоз, миома матки и гипоплазия эндометрия.
Также может развиться синдром гиперторможения гонадотропной функции гипофиза (СГГФГ) — гормональная дисфункция, из-за которой прекращаются менструации. СГГФГ — это одна из наиболее распространённых форм вторичной аменореи. После приёма КОК в течение года и более СГГФГ возникает у 1–2 % пациенток [12] .
Психологические причины бесплодия
Стресс может повлиять на либидо и сексуальную функцию и снизить возможность женщины забеременеть. Сильные нервные потрясения способны нарушить менструальный цикл, при этом может не происходить овуляция, что также приводит к бесплодию.
Генетические факторы бесплодия
Генетическое бесплодие возникает, если нарушается структура генов яйцеклеток.
Хромосомы у взрослого человека могут повредиться:
- под воздействием радиации и химикатов;
- из-за загрязнений окружающей среды и неправильного образа жизни, например при употреблении наркотиков.
Причины генетического бесплодия у женщин:
- Нарушение механизмов расхождения хромосом при созревании яйцеклетки. После 40 лет около 80 % яйцеклеток имеют хромосомную патологию.
- Врождённые хромосомные нарушения, например слияние хромосом или инверсия, при которой поворачивается участок хромосомы.
- Врождённые аномалии числа половых хромосом: синдромы Шерешевского — Тёрнера и Свайера, а также трисомия Х-хромосомы — синдром, при котором развивается недостаточность функции яичников и возрастают риски внутриутробной гибели плода.
- Синдром Нунан (Ульриха — Тёрнера) — женщина не может забеременеть из-за первичной недостаточности функций яичников.
Молекулярно-генетические нарушения:
- Мутации в генах, отвечающих за свёртывающую систему крови. Избыток гомоцистеина, повышенная свёртываемость крови и склонность к образованию тромбов могут привести к бесплодию и невынашиванию беременности.
- Нарушенная способность эндометрия к имплантации и смещение времени имплантационного окна.
- Синдром Мартина — Белл (синдром ломкой X-хромосомы). У женщин-носительниц предмутационного состояния в 15–25 % случаев развивается синдром раннего истощения яичников.
- Синдром Каллмана — мутации в генах, из-за которых развилась вторичная недостаточность функции яичников, или гипогонадотропный гипогонадизм (нарушения в работе гипоталамо-гипофизарной системы).
Генетические аномалии при бесплодии встречаются не чаще, чем в 10 % случаев, и преобладают у мужчин. У женщин нарушения в основном связаны с изменением числа и структуры хромосом, мутациями генов. Такие патологии чаще возникают после 40 лет [13] .
Симптомы женского бесплодия
Основной признак бесплодия у женщин — это отсутствие беременности при регулярной половой жизни без применения методов контрацепции. Также бесплодие проявляется симптомами тех заболеваний, из-за которых беременность не наступает.
При воспалительных заболеваниях и инфекционных процессах:
- неприятные выделения из половых путей;
- боли в животе;
- зуд и дискомфорт в наружных половых органах;
- повышение температуры тела.
При миоме матки и эндометриозе:
- боли внизу живота и при половых актах;
- обильные менструации;
- нарушения менструального цикла — менструации продолжительностью более 7 дней и чаще, чем через 21 день;
При гормональной дисфункции и заболеваниях органов, вырабатывающих гормоны:
- нарушения менструального цикла;
- перерывы между менструациями более 35 дней или отсутствие менструаций [1][3][4][6] .
Патогенез женского бесплодия
Женское бесплодие возникает в результате заболеваний репродуктивной системы, при которых нарушаются следующие процессы:
- Созревание яйцеклетки.
- Оплодотворение яйцеклетки.
- Имплантация оплодотворённой яйцеклетки.
- Развитие плодного яйца и дальнейшее вынашивание беременности [2] .
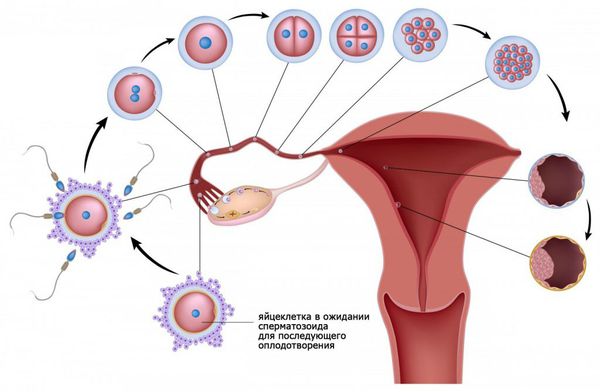
При половом акте миллионы сперматозоидов, содержащиеся в сперме мужчины, попадают во влагалище женщины. Недостаточное количество здоровых сперматозоидов или их отсутствие препятствует возникновению беременности и называется мужским фактором бесплодия.
Через два часа после полового акта большинство сперматозоидов погибает во влагалище. Только самые «сильные и здоровые» сперматозоиды проникают через шейку матки в матку. Бесплодие может возникнуть, если сперматозоиды не могут преодолеть цервикальный канал (шеечный фактор бесплодия).
Причины непроходимости цервикального канала:
- полип шейки матки — это опухолевидное образование, растущее из стенки цервикального канала в его просвет, имеющее ножку или широкое основание;
- рубцовая деформация шейки матки, появляющиеся, в основном после родов или хирургических вмешательств на органах половой системы;
- аномальное положение матки (резкий загиб кзади или кпереди);
- иммунологические причины (сперматозоиды теряют подвижность в слизи канала).
Из матки сперматозоиды проникают в маточные (фаллопиевы) трубы. Непроходимость маточных труб определяет трубный фактор бесплодия. Основная причина непроходимости маточных труб — спаечный процесс после перенесённых воспалительных заболеваний.
Сперматозоиды стремятся оплодотворить созревшую яйцеклетку, которая выходит из доминантного фолликула в одном из яичников. Нарушение овуляции и отсутствие созревшей яйцеклетки называется ановуляцией. Это состояние является причиной эндокринного бесплодия.
Причины отсутствия овуляции:
- нарушение работы органов, вырабатывающих гормоны (гипофиза, гипоталамуса, яичников, щитовидной железы, надпочечников);
- преждевременное истощение (старение) яичников — отсутствие примордиальных фолликулов (мелких фолликулов, находящихся в начальной стадии своего развития), из которых созревает яйцеклетка [1][3][4][6] .
Оплодотворение яйцеклетки происходит в просвете маточной трубы. Далее оплодотворённая яйцеклетка движется по маточной трубе в сторону матки. При непроходимости маточных труб перемещение яйцеклетки к матке затруднено или становиться невозможным.
После того как произойдёт овуляция , яичники начинают вырабатывать прогестерон. Под действием гормона утолщается внутренняя слизистая оболочка тела матки ( эндометрий ) , и оплодотворённая яйцеклетка полностью погружается в него. Хронические воспалительные заболевания (эндометрит, инфекции, эндометриоз, гормональная дисфункция, миома матки) и другие патологические процессы мешают продвижению яйцеклетки и её имплантации в эндометрий. Это может приводить к присоединению бластоцисты ( ранняя стадия развития зародыша ) к маточной трубе и развитию внематочной беременности.
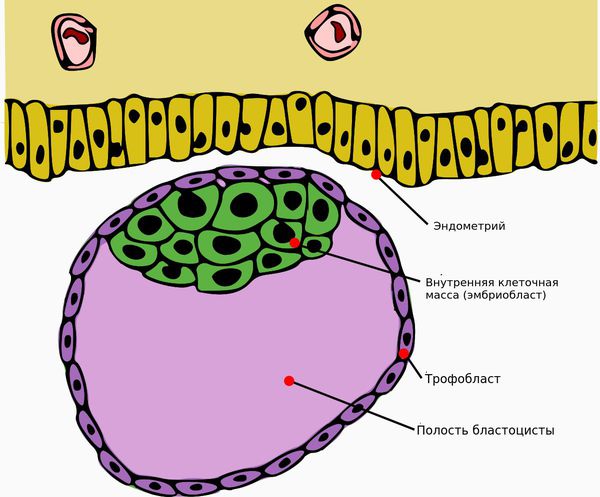
К остановке развития зародыша и выкидышу может привести неправильное прикрепление яйцеклетки к эндометрию. [1] [3] [4] [6] . Мутации генов в сперматозоидах, яйцеклетке или уже в оплодотворённой яйцеклетке также могут стать причиной неразвивающейся беременности [2] [5] .
Классификация и стадии развития женского бесплодия
Согласно рекомендациям ВОЗ и Министерства здравоохранения РФ, женское бесплодие классифицируется по МКБ-10 как «N97 Женское бесплодие (неспособность забеременеть, стерильность женская)». Её подразделяют на 10 типов:
1. (N97.0) Женское бесплодие, связанное с отсутствием овуляции.
Овуляция — это выход яйцеклетки из яичника в маточную трубу с возможностью последующего оплодотворения сперматозоидами. Без овуляции зачатие естественным путём невозможно. Овуляция может отсутствовать из-за нарушения работы органов, выделяющих гормоны (гипоталамуса, гипофиза, яичников, щитовидной железы, надпочечников). Такую форму называют «эндокринное бесплодие», оно составляет около 25 % в структуре всех причин женского бесплодия. Эндокринное бесплодие возникает на фоне заболеваний, вызванных различными причинами. Например, функциональная гипоталамическая аменорея возникает из-за нервных потрясений, потери массы тела или при тяжёлых физических нагрузках [1] [3] [4] [6] .
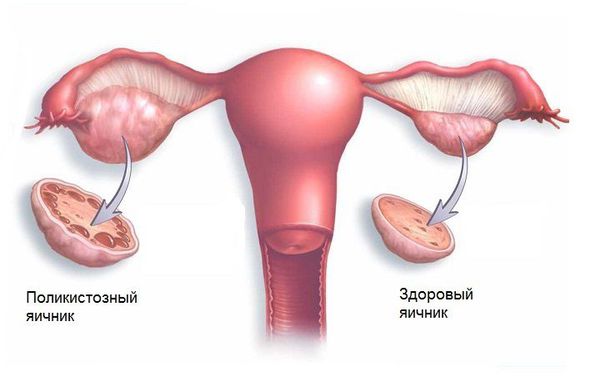
2. (Е28.2) Синдром поликистозных яичников (СПКЯ) характеризуется избытком мужских половых гормонов (тестостерона, андростендиона, дегидроэпиандростерона и других) и отсутствием овуляции. Иногда увеличена масса тела и нарушен менструальный цикл. СПКЯ передаётся по наследству, его частота в популяции составляет 8-13 % [1] [3] [4] [6] .
3. (Е28.3) Гипергонадотропная гипоэстрогенная ановуляция — преждевременное истощение яичников («старение»). Основной причиной возникновения заболевания являются генетические факторы. Также к истощению яичников могут привести эндометриоз и операции на придатках. Заболевание проявляется скудными менструациями или их отсутствием (аменорея) в течение 4-6 месяцев. При заболевании количество первичных фолликулов снижено, или они отсутствуют полностью. Распространённость в популяции достигает 1-2 %.
4. (Е22.1) Гиперпролактинемия — заболевание, при котором повышен уровень гормона пролактина. При гиперпролактинемии менструации становятся редкими или отсутствуют, из сосков выделяется молозиво.
Гиперпролактинемия в 40 % случаев возникает при росте опухоли в головном мозге (в гипофизе). Также заболевание может возникать при болезнях почек, щитовидной железы и при приёме некоторых лекарств [1] [3] [4] [6] . Гиперпролактинемия чаще всего диагностируется у женщин в возрасте 25-34 лет.
5. (N97.1) Женское бесплодие трубного происхождения связано с врождённой аномалией маточных труб или трубной непроходимостью. Маточные трубы могут быть непроходимы из-за врождённой аномалии развития или в результате воспаления (сальпингита, сальпингоофорита) и после перенесённой гонорейной, хламидийной и другой инфекции. Заболевания приводят к тому, что в брюшной полости образуются спаечные сращения. В спаечный процесс вовлекаются яичники, маточные трубы и брюшина малого таза. Причиной воспаления внутренних половых органов могут быть аборты, выскабливания стенок полости матки, операции на органах малого таза и брюшной полости, эндометриоз, туберкулёз половых органов. Трубное бесплодие в России составляет 25-70 % от всех случаев бесплодия [1] [3] [4] [6] .
6. (N97.2) Женское бесплодие маточного происхождения связано с врождённой аномалией матки и нарушениями при имплантации яйцеклетки.
К бесплодию маточного происхождения приводят:
- врождённые аномалии половых органов: удвоение тела матки с удвоением влагалища и шейки матки, изменение формы полости матки (двурогая матка, однорогая матка);
- воспалительные болезни матки;
- полипы тела и шейки матки; и другие доброкачественные новообразования матки;
- эндометриоз;
- внутриматочные синехии (спайки).
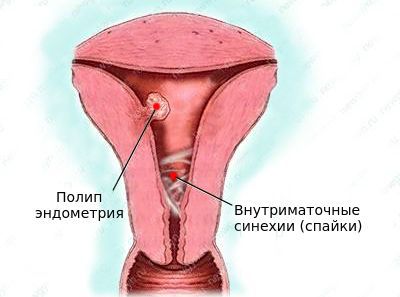
Внутриматочные сращения (синехии) — патология, при которой в полости матки образуются спайки. Появление внутриматочных синехий может произойти после аборта, неразвивающейся беременности, пузырного заноса, послеродового кровотечения. Формированию внутриматочных синехий также способствует наложение компрессионных швов при послеродовом кровотечении.
Частыми жалобами при бесплодии, обусловленном заболеваниями матки, являются кровяные выделения из половых путей вне менструального цикла и боли в нижних отделах живота. Причиной бесплодия маточного происхождения также могут быть перенесённые инфекции половых путей и операции на матке [1] [3] [4] [6] .
7. (N97.3) Женское бесплодие цервикального происхождения возникает из-за деформации шейки матки. К цервикальным формам бесплодия приводят травмы и хирургические вмешательства на шейке матки.
8. (N80) Эндометриоз — заболевание, при котором в разных органах и тканях разрастается ткань, подобная эндометрию из полости матки. На данных момент причины и патогенез эндометриоза до конца не ясны.
- эндометриоз яичников (кисты эндометриоидные);
- поражение мышцы матки (аденомиоз);
- наружный генитальный эндометриоз (поражение брюшины);
- ретроцервикальный эндометриоз (разрастание эндометриоидной ткани в шейке матки с возможным поражением прямой кишки) [1][3][6][9] .
9. (N97.8) Бесплодие «неясного генеза» — при обследовании причины бесплодия не выявлены ни у мужчины, ни у женщины, встречается в 10 % от всех случаев бесплодия.
10. (N97.4) Женское бесплодие, комбинированное с мужскими факторами — состояние, вызванное одновременно женскими и мужскими факторами. Способность к зачатию у мужчин может снижаться по следующим причинам:
- пороки развития мочеполовых органов;
- злокачественные новообразования;
- инфекции мочеполовой системы;
- расширение вен семевыносящего протока (варикоцеле);
- эндокринные нарушения;
- генетические дефекты.
У 30-40 % мужчин причину бесплодия выявить не удаётся. При этом в анализе спермы мужчины выявляются патологические изменения, причины которых не ясны. К таким изменениям относятся уменьшение количества сперматозоидов, их слабая подвижность и нарушения в строении сперматозоидов, заметные визуально.
Не все причины мужского бесплодия могут быть диагностированы и устранены. Чтобы своевременно подобрать методы лечения, обследование следует начинать с мужчины [1] [6] [7] [8] .
Стадии бесплодия
Cтадий бесплодия не существует. Выделяют только первичное бесплодие, когда женщина никогда не была беременна. И вторичное бесплодие — женщина ранее была беременна, но сейчас беременность не наступает.
Осложнения женского бесплодия
Осложнения бесплодия — это патологии, которые могут возникнуть у нерожавших женщин. Отсутствие родов и грудного вскармливания способствует появлению опухолей молочных желёз. Проведённые исследования с участием 50 302 женщин из 30 стран подтвердили это заключение [11] .
У пациенток, которые лечатся от бесплодия, чаще чем у женщин, имеющих детей, возникают психические нарушения. Это подтверждено исследованием, в которое входило 7148 женщин, проходивших лечение от бесплодия [11] .
Диагностика женского бесплодия
Для уточнения причины бесплодия разработан алгоритм обследования, который подходит для направления на ЭКО (экстракорпоральное оплодотворение) и применения ВРТ (вспомогательных репродуктивных технологий):
1. Физикальное обследование. К бесплодию может привести множество заболеваний, поэтому пациентку осматривают полностью. Врач оценивает состояние кожи, волос и молочных желёз, затем переходит к осмотру половых органов.
2. Микроскопическое исследование мазка из цервикального канала и влагалища методом ПЦР для выявления в соскобе из цервикального канала следующих бактерий:
- Neisseria gonorrhoeae (гонорея);
- Chlamydia trachomatis (хламидия);
- Ureaplasma spp. (виды уреаплазмы);
- Mycoplasma hominis (микоплазма хоминис);
- Mycoplasma genitalium (микоплазма гениталиум);
- Trichomonas vaginalis ( влагалищная трихомонада) .
3. Оценка овуляции. Овуляторную функцию можно определить одним их следующих методов:
- исследование уровня прогестерона в крови (за 7 дней до менструации);
- проведение мочевого теста на овуляцию;
- ультразвуковой мониторинг овуляции (УЗИ), который позволяет оценить созревание фолликулов, произошедшую овуляцию и формирование жёлтого тела;
- биопсия эндометрия с гистологическим исследованием биоптата (материала, полученного путём биопсии) показана при подозрении на патологические процессы эндометрия, например при хроническом эндометрите, полипах и гиперплазии.
4. Оценка овариального резерва при УЗИ — это подсчёт числа фолликулов в яичниках. Низкий овариальный резерв — это менее трёх антральных фолликулов (фолликулов на последней стадии созревания).
5. Определение гормонов в крови проводится на 2-5 день менструального цикла. При отсутствии менструаций (аменорее) анализы можно сдавать в любой день. Определяют концентрацию следующих гормонов:
- ФСГ (фолликулостимулирущего);
- АМГ (антимюллерова);
- ПРЛ (пролактина);
- ЛГ (лютеинизирующего);
- Е2 (эстрадиола);
- Т (тестостерона);
- ТТГ (тиреотропного).
- антител к тиреопероксидазе [1][6][7][8] .
6. Инструментальная диагностика бесплодия у женщин:
- УЗИ малого таза рекомендовано всем женщинам с бесплодием для оценки размеров матки и яичников и выявления образований матки и придатков. УЗИ покажет аномалии развития внутренних половых органов, патологии эндометрия (полипы, гиперплазия, хронический эндометрит) и поможет определить толщину эндометрия и количество антральных фолликулов. УЗИ рекомендовано при подозрении на СПКЯ — при заболевании яичники увеличены, и присутствует более 12 фолликулов.
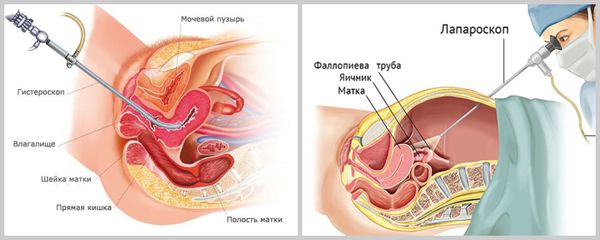
- Оценка проходимости маточных труб проводится методами гистеросальпингографии (ГСГ, исследование при помощи рентген-аппарата с введением контрастных веществ) и/или соногистеросальпингографии (УЗИ с контрастным веществом), по показаниям — лапароскопии ( операция через небольшие разрезы ). С помощью ГСГ и соногистеросальпингографии также определяют размер и форму матки, её врождённые и приобретённые аномалии. К приобретённым аномалиям относятся субмукозная миома, полипы, внутриматочные синехии.
- Магнитно-резонансная томография (МРТ) выявляет пороки развития внутренних половых органов, новообразования, очаги эндометриоза, опухоль гипофиза.
- Гистероскопия позволяет оценить состояние канала шейки матки, полости матки, а также устья фаллопиевых труб.
- Лапароскопию выполняют при подозрении на трубный фактор бесплодия: спайки в малом тазу, эндометриоз, пороки развития внутренних половых органов.
7. Обследование мужчины. Основной метод оценки фертильности мужчины — спермограмма (оценка показателей эякулята). При уменьшении количества сперматозоидов, их слабой подвижности и нарушениях в строении рекомендованы консультации генетика и уролога [1] [6] [7] [8] .
7. Консультации других специалистов:
- терапевта — при соматических заболеваниях;
- эндокринолога — при заболеваниях эндокринной системы;
- консультация нейрохирурга — при подозрении на аденому гипофиза;
- консультация онколога — при подозрении на опухоли молочных желёз;
- консультации других специалистов при выявлении соответствующей патологии [1][3][4] .
Лечение женского бесплодия
Какой врач лечит бесплодие
Бесплодие лечит гинеколог. Но могут потребоваться консультации и других специалистов: терапевта, эндокринолога, андролога, онколога, генетика и др.
Методы лечения бесплодия
Выделяют три вида лечения бесплодия:
- Консервативные методы — медикаментозная коррекция гормональных нарушений и воспалительных заболеваний.
- Хирургические методы — оперативное лечение патологий репродуктивной системы: удаление узлов миомы и полипов эндометрия и цервикального канала, рассечение спаечных сращений в брюшной полости, восстановление проходимости маточных труб [1][3][6] .
- Методы ВРТ — применение вспомогательных репродуктивных технологий.
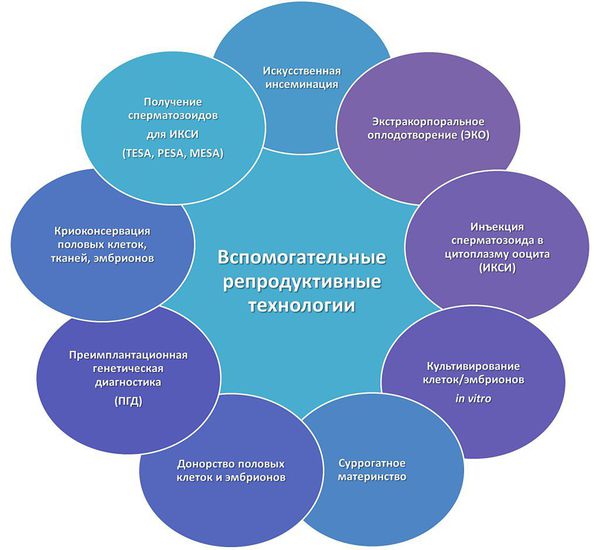
Основным и самым эффективным методом лечения бесплодия является ЭКО. Во время ЭКО яйцеклетку извлекают из организма женщины и оплодотворяют искусственно в условиях «in vitro» («в пробирке»). Полученный эмбрион содержат в условиях инкубатора, где он развивается в течение 2—5 дней, после чего эмбрион переносят в полость матки для дальнейшего развития.
Лечение каждого конкретного бесплодия имеет свои особенности, рассмотрим их подробнее.
N97.0 Женское бесплодие, связанное с отсутствием овуляции. Для лечения проводят стимуляцию овуляции с помощью лекарственных средств. При неэффективности медикаментозного лечения рекомендовано ЭКО. Если причина бесплодия в эндокринных нарушениях, то нормализуют работу больного органа — щитовидной железы, надпочечников, гипофиза и др. При расстройствах пищевого поведения рекомендована консультация диетолога и психотерапевта.
Е28.2 Синдром поликистозных яичников (СПКЯ). При бесплодии, обусловленном СПКЯ, рекомендована уменьшение массы тела до нормы. Оперативное лечение малоэффективно, показана стимуляция овуляции и проведение программ ЭКО.
Е28.3 Гипергонадотропная гипоэстрогенная ановуляция. Пациенткам с преждевременной недостаточностью яичников рекомендованы программы ВРТ с использованием донорских яйцеклеток или эмбрионов.
Е22.1 Гиперпролактинемия. Заболевание лечат лекарствами, снижающими уровень пролактина и уменьшающими размеры опухоли. При больших размерах опухоли и отсутствии эффекта от медикаментозной терапии рекомендовано удаление опухоли гипофиза. Такую операцию можно сделать через носовые ходы, не разрезая кости черепа.
N97.1 Женское бесплодие трубного происхождения. Консервативное лечение неэффективно, к действенным методам относятся программы ВРТ, ЭКО [1] [3] [4] [6] . Операции по восстановлению проходимости маточных труб признаны менее эффективными, чем ЭКО, но могут быть рекомендованы женщинам в возрасте до 35 лет при сохранённом овариальном резерве, наличие овуляции и нормальных показателях спермы у партнёра. При подготовке к ЭКО показано удаление гидросальпинксов ( скопление секрета в полости трубы ) и сактосальпинксов ( водянистое содержимое в просвете маточной трубы ). [1] [3] .
N97.2 Женское бесплодие маточного происхождения. Для лечения маточной формы бесплодия применяют хирургические методы: удаляют полипы и узлы при миоме, разъединяют сращения в полости матки и восстанавливают нормальную анатомию при пороках полости матки.
Методы ВРТ показаны при непроходимости маточных труб, отсутствии овуляции, сниженном овариальном резерве и патологиях спермы. Консервативное лечение лейомиомы не рекомендуются, но может применяться для предоперационной подготовки у пациенток с анемией. Операция при миоме матки поможет восстановить естественную фертильность и подготовить пациентку к программам ЭКО.
Показания к хирургическому лечению миомы матки:
- субмукозная лейомиома матки (под слизистой оболочкой полости матки);
- миома, деформирующая полость матки;
- миома с признаками нарушения питания;
- миома матки с перешеечным расположением узла или при размерах узла более 5 см.
Программы ЭКО, ВРТ применяют при наличии миоматозных узлов до 4-5 см в диаметре, не деформирующих полость матки и не имеющих признаков нарушения питания.
Основной метод лечения внутриматочных синехий — гистероскопическое разрушение сращений. Репродуктивная функция после операции восстанавливается в 60 % случаев.
N97.3 Женское бесплодие цервикального происхождения. При наличии полипов цервикального канала и сращений рекомендована операция. При невозможности сперматозоидов преодолеть слизь в цервикальном канале используют внутриматочную инсеминацию спермой партнёра или донора. При отсутствии эффекта прибегают к методам ВРТ [1] [3] [4] [6] .
N80 Эндометриоз. При заболевании рекомендована лапароскопия для удаления поражённой ткани с максимальным сохранением яичниковой. При отсутствии беременности после шести месяцев регулярной половой жизни показано применение программ ВРТ. В некоторых случаях при эндометриоидных кистах (когда ранее уже проводилось оперативное лечение по поводу эндометриоза) использовать программы ВРТ можно сразу. При поражении мышцы матки эндометриозом (аденомиоз) операция показана только при образовании больших очагов (узловой формы заболевания). Эти узлы похожи на узлы миомы матки и на УЗИ и МРТ не всегда удаётся сразу поставить диагноз [1] [3] [6] [9] .
Аденомиоз — коварное заболевание, не всегда поддающееся лечению. При этом заболевании ткань матки (эндометрий) разрастается за пределы её слизистой оболочки. Беременности у женщин с аденомиозом 3-4 стадии наступают не чаще, чем в 10-15 % случаев. Женщинам с 3-4 стадией эндометриоза рекомендовано рассмотреть возможности суррогатного материнства.
N97.8 Бесплодие «неясного генеза». Если причины бесплодия определить не удаётся, применяют методы ВРТ. Хирургическое лечение оправдано только по показаниям и при безуспешных попытках лечения с помощью ВРТ [1] [3] [6] [9] .
N97.4 Женское бесплодие, комбинированное с мужскими факторами. Показано применение ВРТ, ЭКО [1] [6] [7] [8] .
Народные средства для лечения бесплодия у женщин
Лечение бесплодия у женщин народными средствами недопустимо: в лучшем случае они бесполезны, но могут и ухудшить здоровье.
Прогноз. Профилактика
По данным Американской ассоциации здравоохранения, лечение методами ЭКО привело к рождению здоровых детей:
- у 31 % женщин моложе 35 лет;
- у 24 % женщин 35—37 лет;
- у 16 % женщин 38—40 лет;
- у 8 % женщин 41—42 лет;
- у 3 % женщин 43 лет и старше.
Процент успеха отличается в разных клиниках и зависит от причины бесплодия и сопутствующих заболеваний [12] .
Профилактика женского бесплодия
Специфической профилактики бесплодия не существует, но можно предотвратить приводящие к нему заболевания. Для этого нужно соблюдать следующие правила:
- ежегодно посещать гинеколога;
- до планирования беременности использовать презервативы, которые помогут избежать заражения инфекциями и станут профилактикой абортов;
- своевременно лечить воспалительные заболевания и инфекции, передающиеся половым путём;
- соблюдать правила личной гигиены;
- не курить и ограничить употребление алкоголя;
- нормализовать менструальную функцию с помощью препаратов, назначенных врачом;
- контролировать вес тела;
- исключить чрезмерные физические и психоэмоциональные нагрузки;
- вести регулярную половую жизнь [1][3][4][6] .
При планировании беременности важно правильно питаться и поддерживать нормальный вес (индекс массы тела от 19 до 30). Беременность наступает в два раза реже у женщин с ИМТ > 35 и в четыре раза реже при ИМТ < 18. Употребление алкогольных напитков (более 20 г этанола в день) увеличивает риск бесплодия на 60 %. Мужчинам в период планирования беременности рекомендуется воздержаться от тепловых воздействий на яички [1] [3] [4] [6] [7] [8] .
После 35 лет способность женщин к зачатию значительно снижается. У мужчин параметры спермы после 35 лет также ухудшаются, но способность к зачатию остаётся высокой до 50 лет [1] [6] [7] [8] .
Частота половых актов для максимальной вероятности зачатия составляет 3-4 раза в неделю. Наилучшее время для зачатия — это 2-3 дня до овуляции и день овуляции.
Использование интимных лубрикантов (увлажнителей) ухудшает подвижность сперматозоидов и снижает вероятность наступления беременности.
Источник https://womenfirst.ru/stati/beremennost/kak_bystro_zaberemenet/
Источник https://www.baby-ivf.ru/blog/nesovmestimost-partnerov-pri-zachatii-vidy-problemy-i-sposoby-ih-resheniya/
Источник https://probolezny.ru/zhenskoe-besplodie/
Источник
